子宮体がん
子宮体がんの治療
薬物療法
•化学療法(抗がん剤による治療)1)
子宮体がんでは、術後、中・高リスク群と診断された場合は、追加治療(補助療法)が必要となります。追加治療としては、化学療法(抗がん剤治療)が主に行われます。これは、再発を抑えるために行うもので、手術でも摘出できなかったような目に見えないがんをやっつけるために行います。
また、がんが広がっていて、手術ができないような場合や再発した場合にも化学療法を行うことがあります。代表的なものとして、がん細胞のDNA合成を阻害してがんの増殖を抑えるプラチナ製剤や、がん細胞の細胞分裂を阻害してがんの増殖を抑えるタキサン系製剤などがあります。いくつかを組み合わせて用いることが多いようです。
- 日本婦人科腫瘍学会 編. 子宮体がん治療ガイドライン2018年版. 金原出版, p50-51, 2018.
•免疫チェックポイント阻害薬
免疫は、細菌やウイルス、がん細胞などの異物を攻撃して排除するようさまざまな働きをします。また、働きが過剰になりすぎると、体を傷つけてしまうため、免疫機能にブレーキをかける仕組みも備わっています。
がん細胞はこの仕組みを利用して、免疫機能に対するブレーキをかけることで、免疫細胞の攻撃から逃れていることがあります。
免疫チェックポイント阻害薬は、「免疫機能に対するブレーキ」を解除し、活性化した本来の免疫機能により、がん細胞を攻撃します。
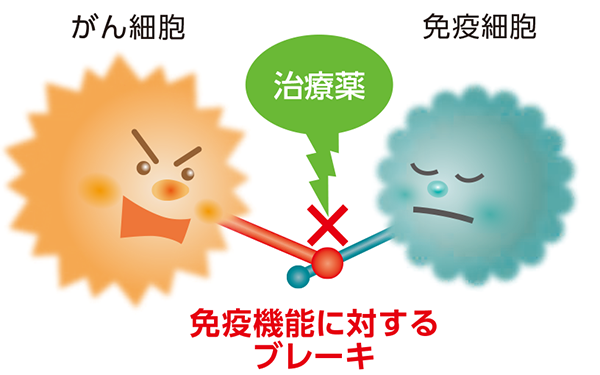
化学療法を行っても効果がなかった方で、ある特徴を持った子宮体がんの場合(高頻度マイクロサテライト不安定性※を有する場合)には、免疫チェックポイント阻害薬が効果があることがあります。
※DNAは、細胞が分裂する際や損傷を受けた際の修復時に、まったく同じものが複製されます。DNA複製時には一定の確率でミスが生じますが、本来これらのミスは修復され、元通りになります。しかし、ミスを修復するしくみが働かず、ミスが積み重なり、異常な細胞が増えてがんになる場合があります。DNAのミスを修復するしくみが働かないようながんでは、DNAのマイクロサテライトと呼ばれる場所で複製ミスが積み重なっていることが知られており、この状態を「高頻度マイクロサテライト不安定性」といいます。
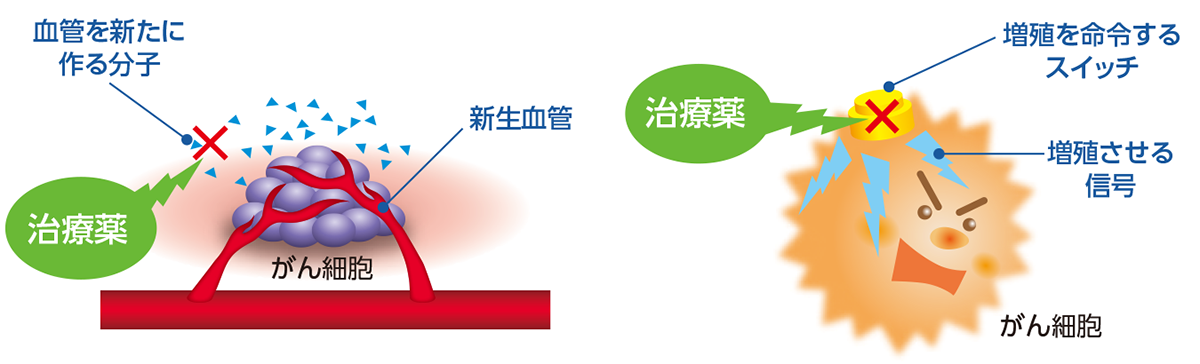
•分子標的治療薬
細胞に増殖を命令するスイッチのような分子や血管を新たに作る分子の働きを阻害することで、がんの増殖を抑える治療です。
がん細胞に特徴的な分子を標的として攻撃し、増殖を抑えます。
•黄体ホルモン療法2, 3)
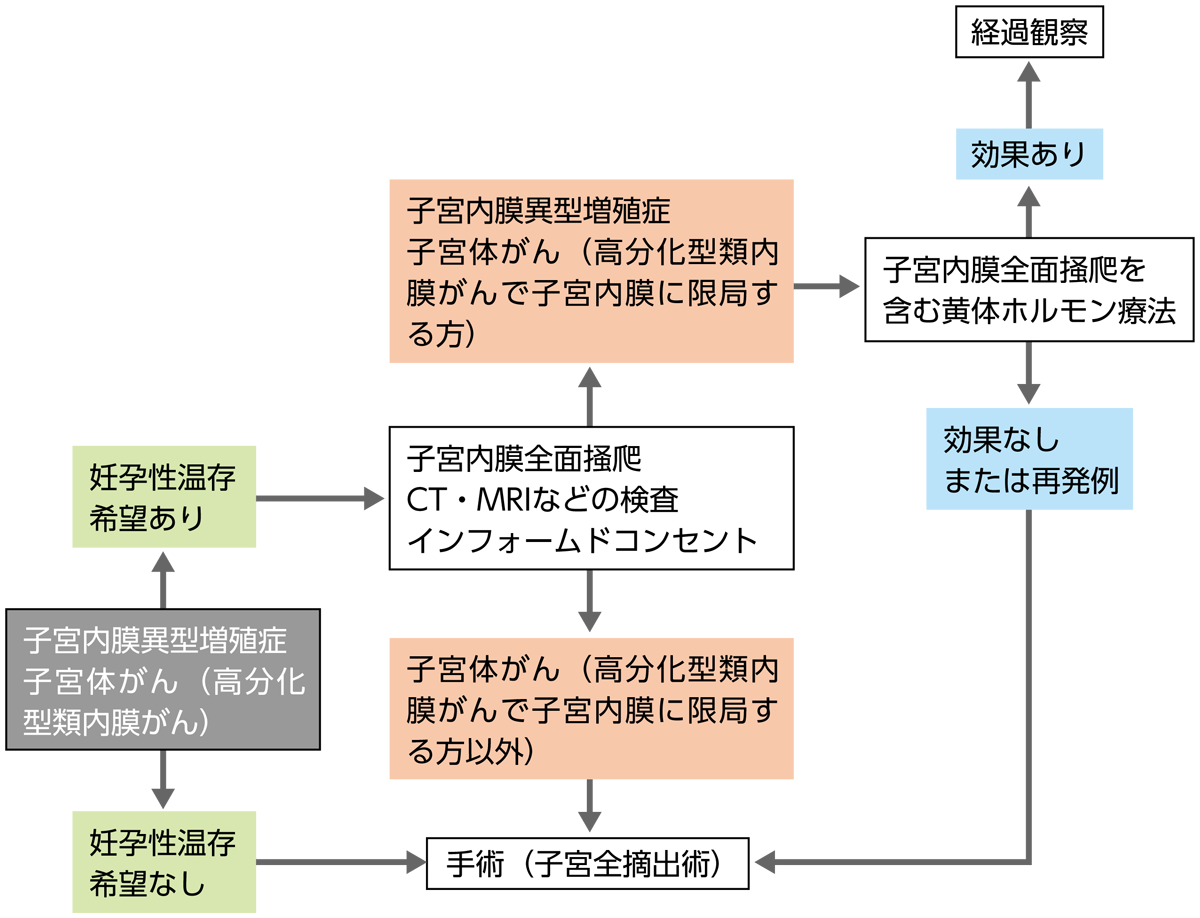
黄体ホルモン療法は、大量の黄体ホルモンを投与することにより、がん細胞を正常細胞に分化誘導する治療法です。一般に用いられるのは経口黄体ホルモン製剤という内服薬です。おもな副作用に血栓症があり、過去に血栓症になったことがある人、肥満の人、ほかのホルモン剤を服用している人などは、黄体ホルモン療法を行うことができない場合があります。
黄体ホルモン療法(MPA療法)は、妊孕性(にんようせい:妊娠できる機能)を温存する治療法で、妊娠を強く希望する若い(40歳未満)患者さんにおいて、治療の選択肢の1つとなります。
具体的に対象となるのは、がん化することの多い子宮内膜異型増殖症(しきゅうないまくいけいぞうしょくしょう)の患者さん、もしくはごく早期の子宮体がんで妊孕性温存希望のある患者さんです。
- 日本婦人科腫瘍学会 編. 子宮体がん治療ガイドライン2018年版. 金原出版, p166-180, 2018.
- 日本婦人科腫瘍学会 編. 患者さんとご家族のための子宮頸がん 子宮体がん 卵巣がん 治療ガイドライン第2版. 金原出版, p111-117, 2016.
•薬物療法中の副作用の対応について4, 5)
抗がん剤は、がん細胞だけでなく正常細胞にも作用を及ぼすため、様々な副作用がでやすいことが知られています。また、免疫チェックポイント阻害薬や分子標的治療薬、黄体ホルモン療法も、それぞれ特徴的な副作用が起こることがあります。
副作用の現れ方には個人差がありますので、つらい場合は我慢せず、主治医や看護師、薬剤師に相談してください。また、治療効果を十分得るには、治療を適切に続けることも大切です。治療中の注意点や副作用の対策について、医師や看護師、薬剤師に事前に確認しておくとよいでしょう。
- 国立がん研究センターがん対策情報センター 編. 患者必携 がんになったら手にとるガイド普及新版. 学研メディカル秀潤社, p139-149, 2017.
- 日本臨床腫瘍学会 編. がん免疫療法ガイドライン第2版. 金原出版, p22−24, 2019.


