治療
治療の考え方
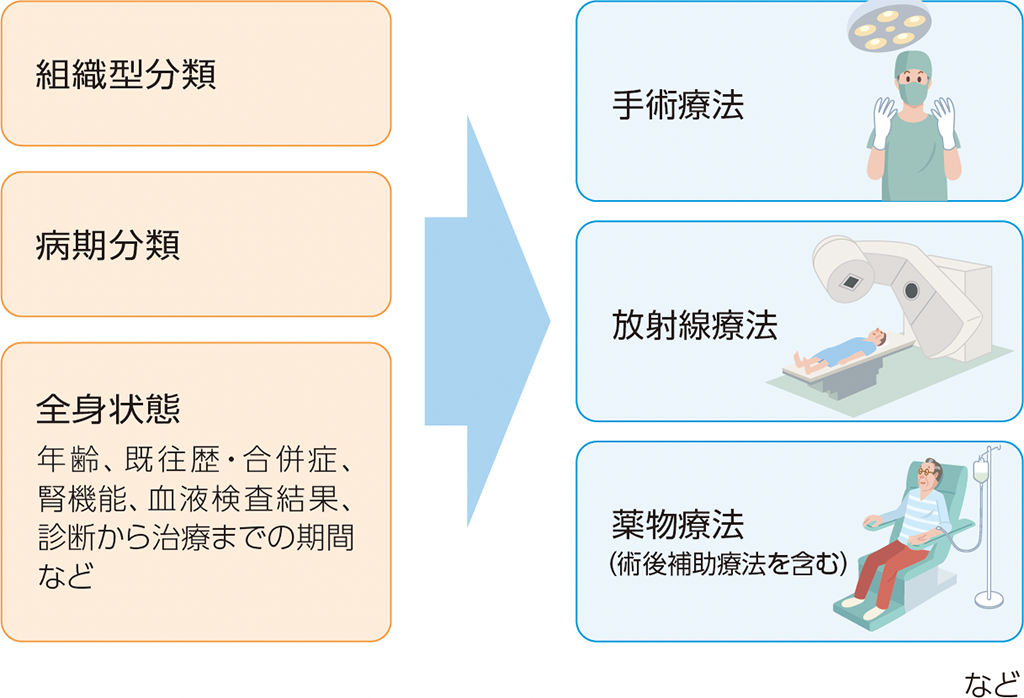
腎細胞がんの治療方針を検討する判断材料として、組織型と病期があげられます。また、患者さんの年齢、既往歴・合併症、腎機能などの全身状態を考慮して、患者さんの希望を聞きながら、一人ひとりにあった治療方針を選択します。
腎細胞がん治療の考え方
治療法
手術療法
腎細胞がんの広がりなどを考慮したうえで、腎摘除術または腎部分切除術を行います。
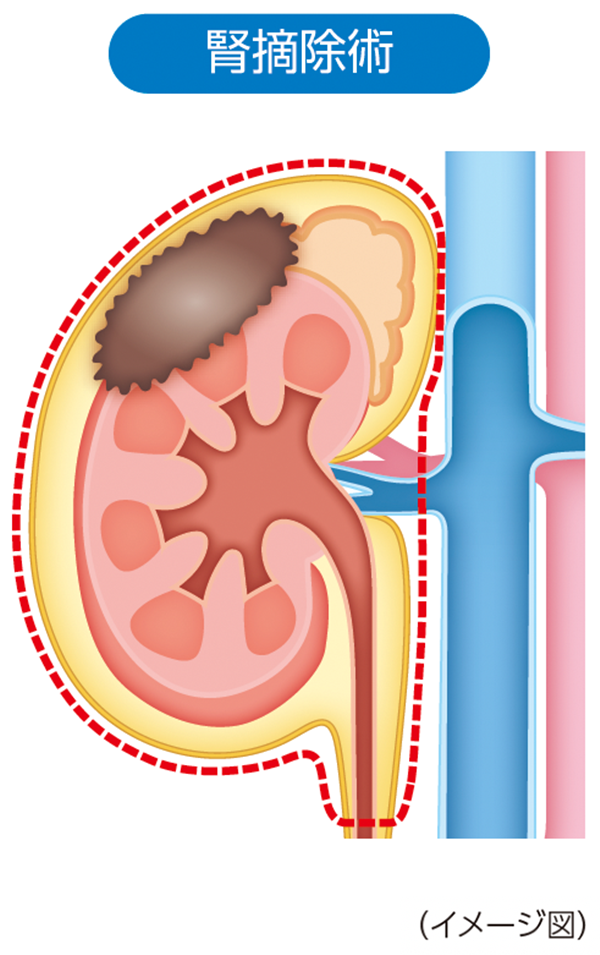
腎摘除術
がん病変と一緒に腎臓をすべて切除します。
がんが広がっていなければ、副腎は残すことができます。
片方の腎臓がなくなるため、腎機能が低下する可能性があります。
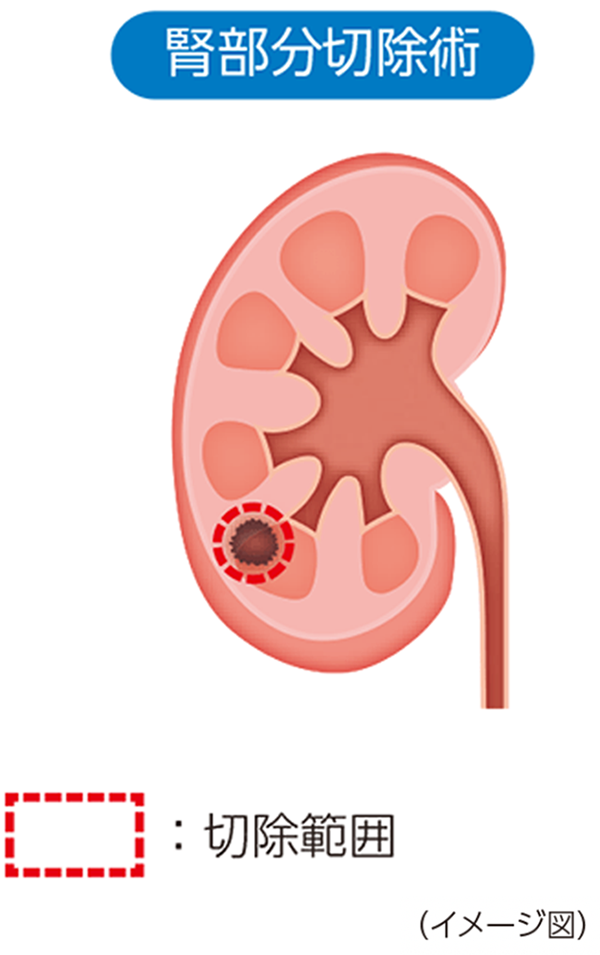
腎部分切除術
腎実質をできるだけ残す手術で、原発巣が小さい患者さんや腎機能障害の患者さんなどに行います。
術式として、開腹手術だけでなく、患者さんの体への負担を軽くするために、腹腔鏡下手術やロボット支援手術などが行われるようになっています。
放射線療法
腎細胞がんでは、転移巣の痛みなどの症状をやわらげることを目的として行います。
骨転移や脳転移の場合、病変に放射線をさまざまな角度から集中して照射する「定位放射線療法」が行われます。
経皮的局所療法
腎細胞がんが小さな場合で、高齢者、合併症などによる手術のリスクがある患者さんや手術療法を希望しない患者さんに対して、経皮的局所療法を行うことがあります。
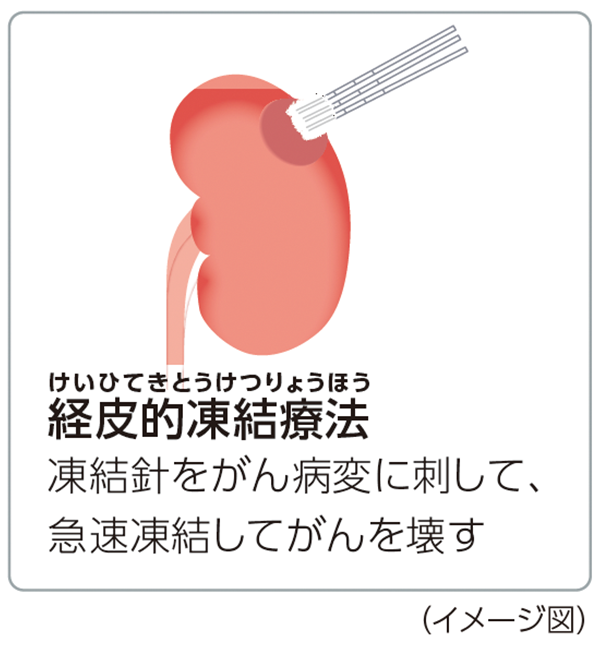
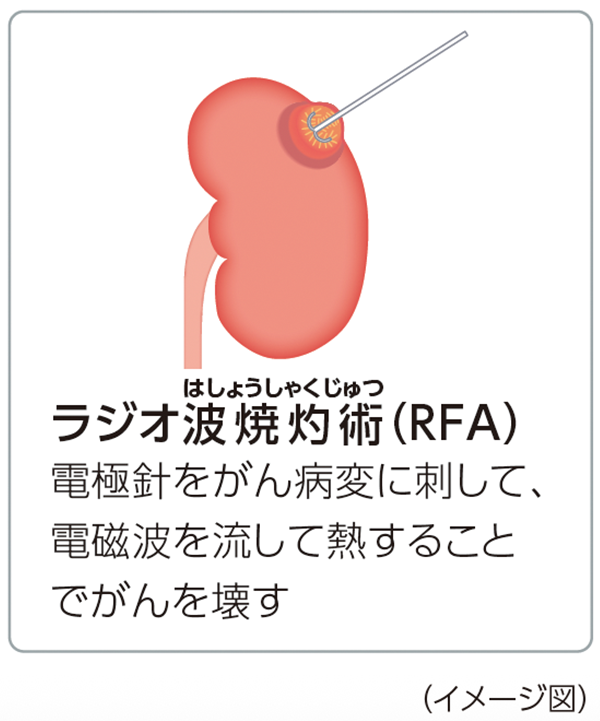
いずれも、腎機能の温存が可能で、局所麻酔で皮膚から専用針を刺して、部分的に凍らせたり、熱したりすることで、がんを壊すので、患者さんの負担が少なく、腎機能を保つことができます。
薬物療法
遠隔転移がある場合、薬物療法が中心となります。
体内に取り込んだ薬が体中をめぐり、原発巣の腎細胞がんだけでなく、転移したがん細胞にも作用して、増殖を抑えます。
腎細胞がんの薬物療法として、サイトカイン療法、分子標的治療薬、免疫チェックポイント阻害薬などがあり、患者さんの治療歴、組織型、全身状態、効果や副作用などを考慮して薬剤を選択します。
術後補助療法
手術を行い、がんを取り切れたように見えても、目には見えないがん細胞が体内に残っているケースもあります。
術後補助療法は、手術の後に体内に残っている微量のがん細胞を減少させ、腎細胞がんの再発を抑える治療です。手術を受けた患者さんの中で再発の可能性の高い患者さんが受けることができます。
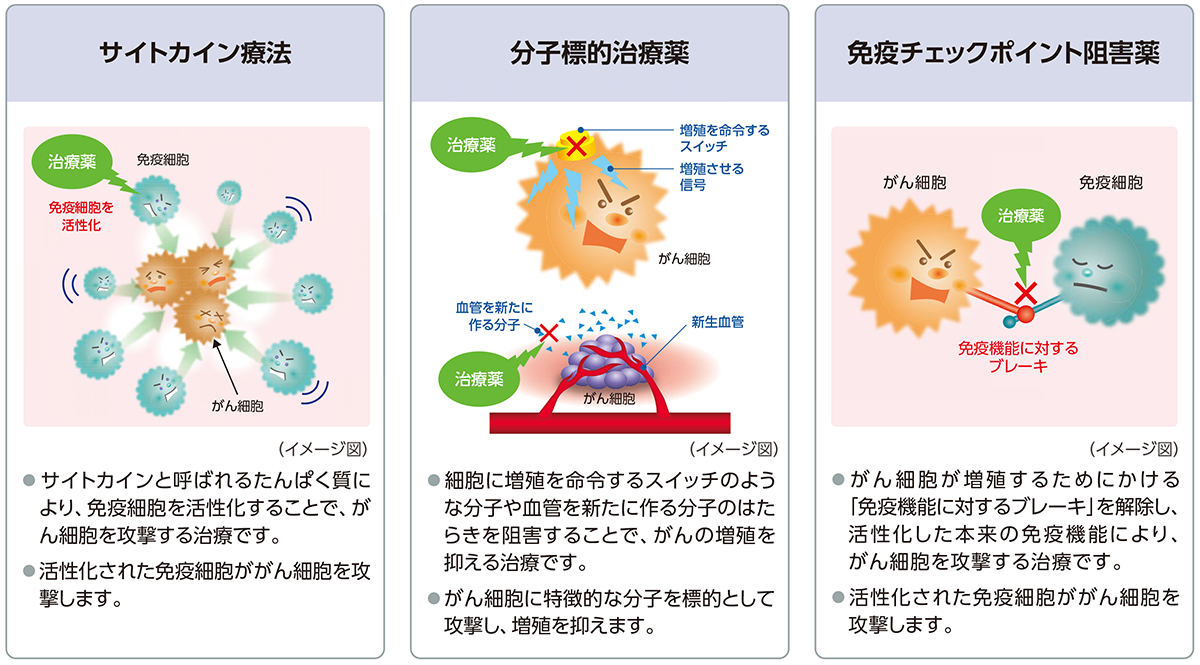
サイトカイン療法
インターフェロンα(IFNα)やインターロイキン2(IL-2)などのサイトカインと呼ばれるたんぱく質を投与することで、免疫細胞を活性化させる治療です。
免疫チェックポイント阻害薬による治療とサイトカイン療法は免疫のはたらきを活かした治療のため免疫療法とも呼ばれます。
分子標的治療薬
がん細胞の増殖や血管新生(※1)にかかわる特定の分子を標的として作用し、がん細胞の増殖を抑える薬です。
分類
はたらき
チロシンキナーゼ阻害薬
がん細胞の増殖にかかわる分子のはたらきを阻害します。
腎細胞がんでは、主にがん細胞による血管新生を阻害する薬(血管新生阻害薬)が用いられます。
mTOR阻害薬
がん細胞の増殖や血管新生をうながす信号を途中でとめてしまうことで、がん細胞の増殖と血管新生を抑えます。
HIF-2α阻害剤
がん細胞の増殖や血管新生にかかわる遺伝子の読み取りを阻害することで、がん細胞の増殖と血管新生を抑えます。
※1 血管新生(けっかんしんせい)
がん細胞が血管を新たにつくる分子を出して、がん細胞の増殖に必要な栄養や酸素を補給するための血管をつくること。腎細胞がんは血管新生にかかわる分子を多く出している。
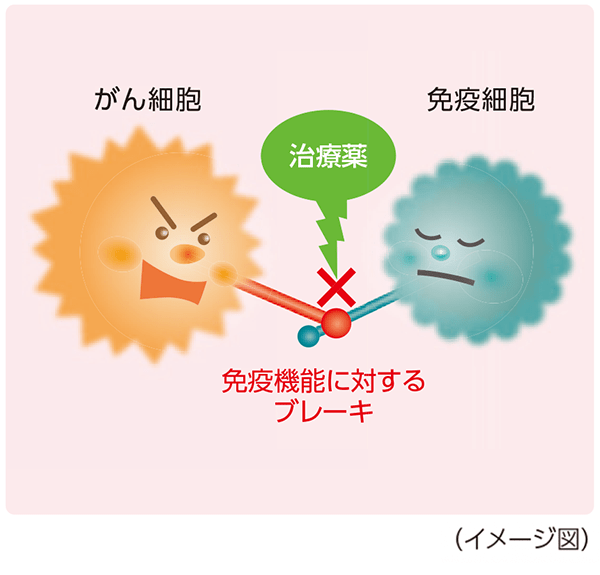
免疫チェックポイント阻害薬
免疫は、細菌やウイルス、がん細胞などの異物を攻撃して排除するようさまざまなはたらきをします。また、はたらきが過剰になりすぎると、体を傷つけてしまうため、免疫機能にブレーキをかける仕組みも備わっています。
がん細胞はこの仕組みを利用して、免疫機能に対するブレーキをかけることで、免疫細胞の攻撃から逃れていることがあります。
免疫チェックポイント阻害薬は、「免疫機能に対するブレーキ」を解除し、活性化した本来の免疫機能により、がん細胞を攻撃します。
免疫チェックポイント阻害薬は、腎摘除術が行えない、または転移がみられる患者さんの治療選択肢のひとつです。
また、腎摘除術または腎部分切除術を行った後に、再発の可能性の高い患者さんに術後補助療法としても使用する場合があります。
監視療法
腎細胞がんが小さな患者さん(とくに、高齢者や合併症による手術に伴うリスクがある場合)では、ひとまず治療を行わずに、経過観察することがあり、これを監視療法といいます。
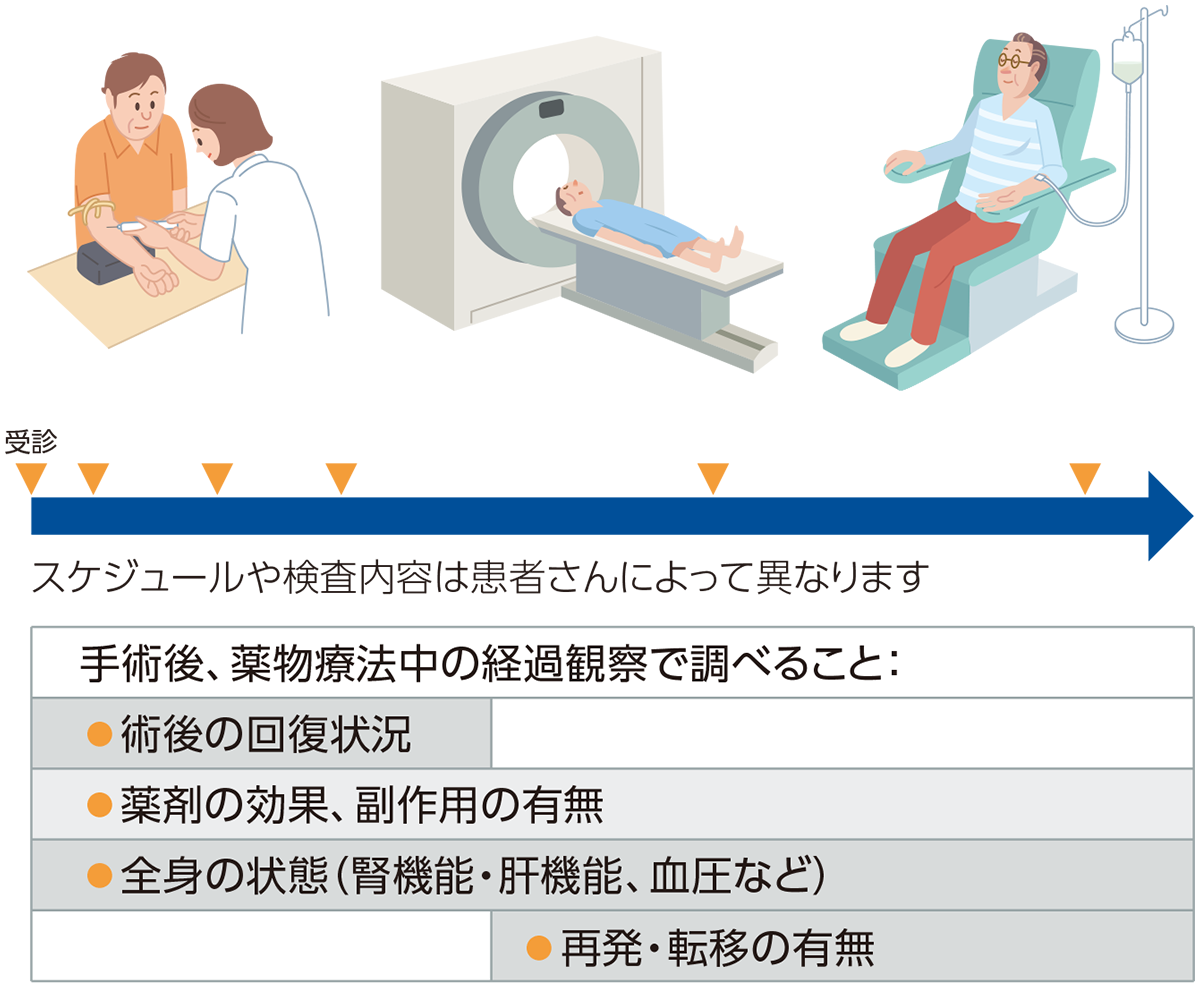
経過観察
がんの治療を受けた患者さんにおいて、術後の回復状況、薬剤の効果と副作用、全身の状態、再発・転移の有無を定期的に確認するために経過観察を行います。
経過観察のスケジュールや検査内容は患者さんごとに異なります。
早い段階で再発・転移を発見できれば、治療選択肢が広がります。医師と相談しながら、定期的に受診することが大切です。
腎細胞がんの経過観察
参考:日本泌尿器科学会 編. 腎癌診療ガイドライン2017年版. メディカルレビュー社, p5, p123-126, 2017
経過観察時における日常生活の注意点として、薬物療法を受けている患者さんは、自宅療養中の体調や服薬について自己管理を行うことが必要です。
また、腎摘除術や腎部分切除術を受けた患者さんは、残った腎臓に負担をかけないよう食事や水分摂取などの注意が大切です。
わからないことや気になることがあれば、医師、看護師、薬剤師に相談しましょう。
再発・転移
治療が成功したようにみえても、再発や転移することがあります。
転移のない腎細胞がんで腎切除を受けた患者さんにおいて、5年までの再発率はおよそ20% 1)でした。
1)Cindolo L et al. Cancer 2005; 104: 1362-1371
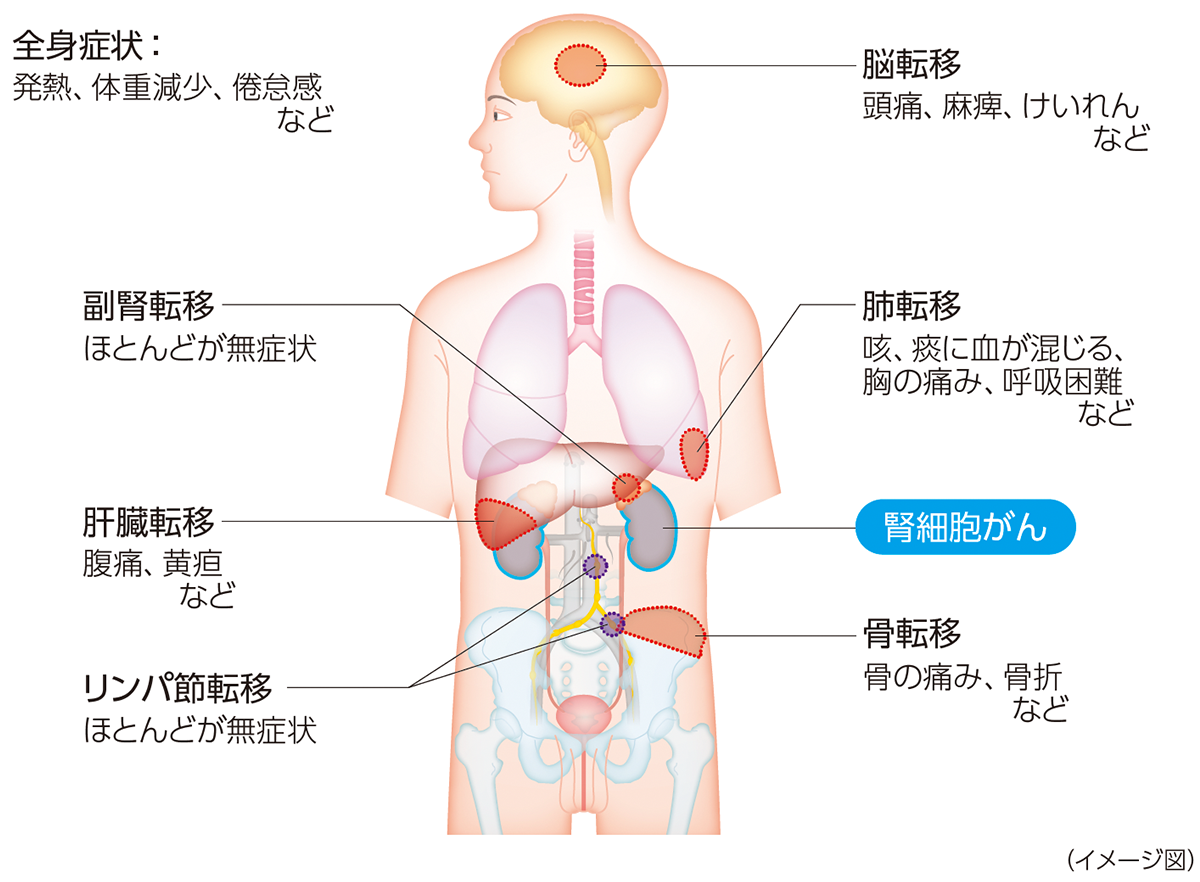
腎細胞がんは血流にのって肺、骨、肝臓などの別の臓器に転移しやすく、転移巣が先に発見されることもあります。再発・転移を早期に発見して、早期に治療を開始するためにも、定期的な受診・検査が重要です。
腎細胞がんが再発・転移しやすい場所と主な症状
監修:篠原 信雄 先生
独立行政法人 労働者健康安全機構 釧路労災病院 病院長
がんについて知る
がんについて、どのがん種にも共通して役立つ情報を提供しています。
