治療
胃がんの治療の考え方
胃がんの治療には、内視鏡治療、手術療法、薬物療法などがあります。
がんの発生部位、組織型、病期、全身状態や年齢、合併症の有無、患者さんの希望なども含めて検討し、治療方針を決定します*1。
治療の考え方*1

引用*1より作成
治療方針
胃がんの治療法は進行度に応じて日常診療で推奨される治療法選択のアルゴリズムにしたがって選択されます。
図は治療のおおまかな流れを示したものであり、すべての患者さんに当てはまるとは限りませんが、患者さんの体の状態、年齢、希望なども含めて総合的に判断し、最も適した治療が選択されます*1‑3。
胃がん治療法選択のアルゴリズム*2,3
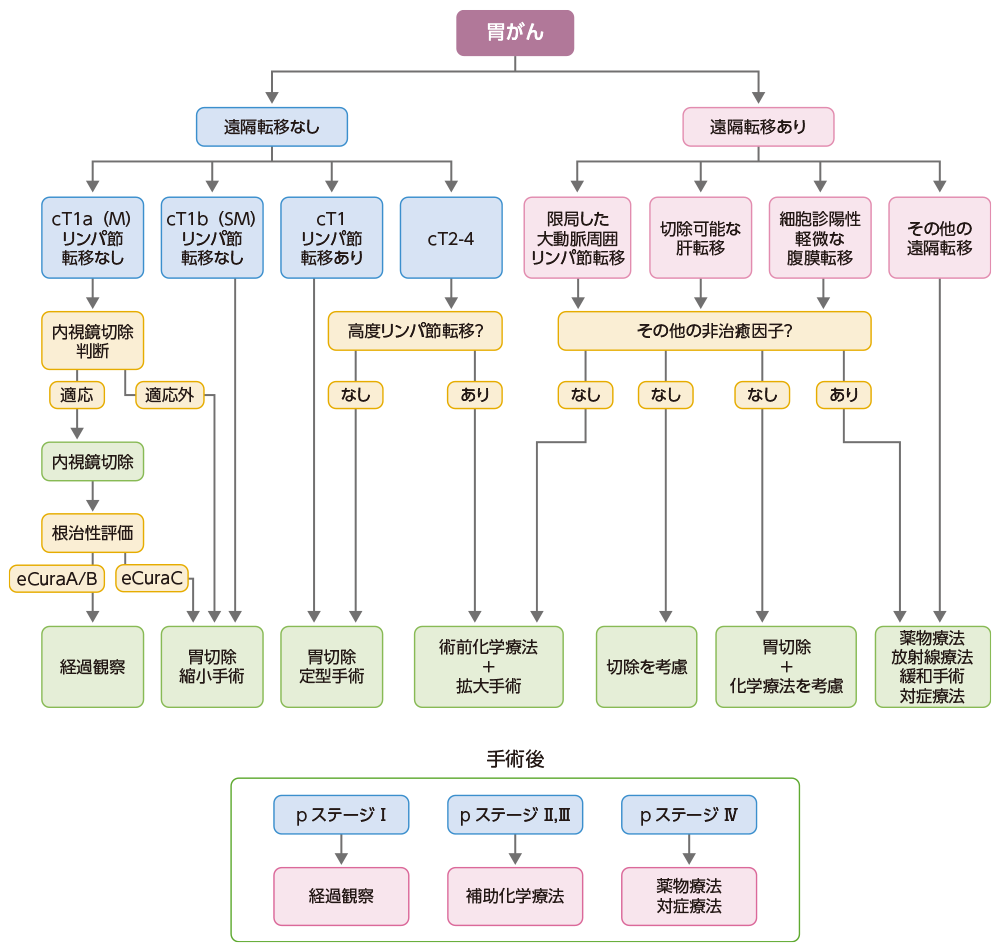
c:臨床分類、eCuraC:がんが確実に取りきれなかったものの、転移の可能性がごく低い場合、または、がんが取りきれなかった、あるいは取りきれているもののリンパ節転移の可能性がある場合、eCuraA/B:がんが確実に取りきれ、リンパ節転移の可能性が極めて低い場合、M:粘膜層、SM:粘膜下層、p:病理分類
*1. 片井均 他 監. 国立がん研究センターの胃がんの本, 小学館クリエイティブ, p13,34-80, 2018
*2. 国立がん研究センター がん情報サービス編集委員会 編. がんの冊子 各種がんシリーズ 胃がん 第5版, p12-14, 2022
*3. 日本胃癌学会 編. 患者さんのための胃がん治療ガイドライン 2023年版 第3版, 金原出版, p20, 2023
内視鏡治療
内視鏡治療では、内視鏡を使って胃の内側からがんを切除する方法で、がんが粘膜層にとどまっている場合に行われます。リンパ節転移の可能性がごく低い早期のがんで、一度に切除できると考えられる場合に行うのが原則です。手術療法と比べると、体に対する負担が少なく、がんの切除後も胃が残るため、食生活への影響が少ない治療法です*4。
内視鏡治療には、内視鏡的粘膜切除術(EMR)と、内視鏡的粘膜下層剥離術(ESD)があります。
内視鏡的粘膜切除術(EMR)*4

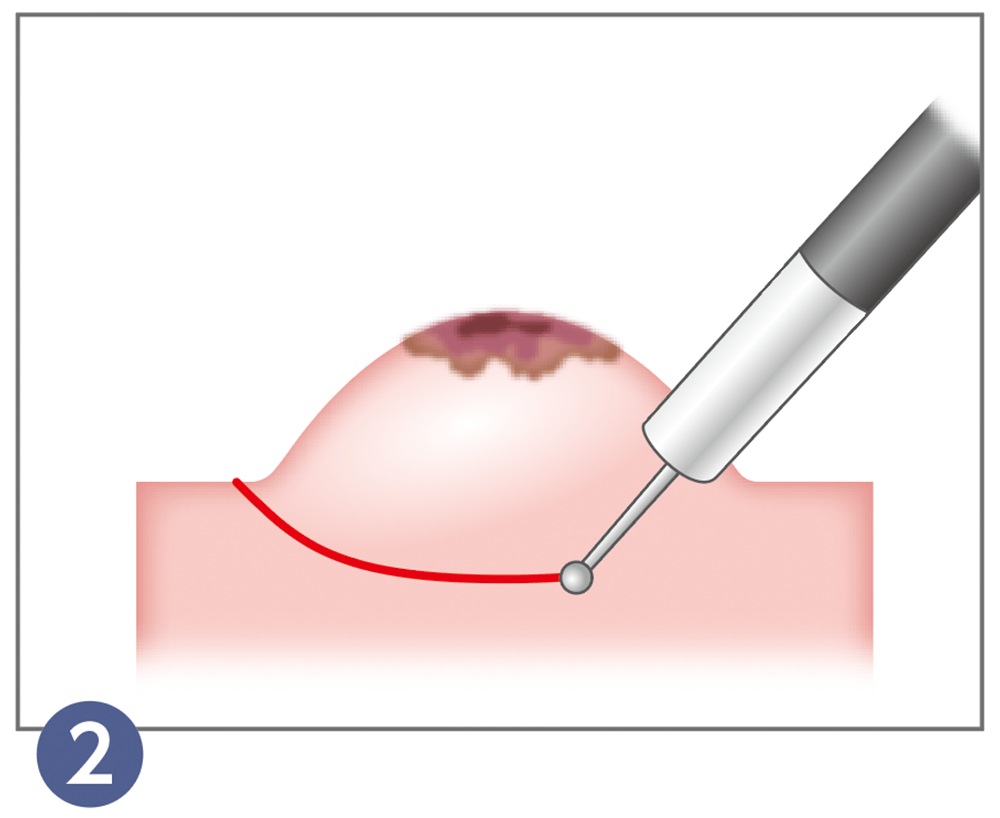
病変の下の粘膜下層へ生理食塩水などを注入し、がんを浮き上がらせます。
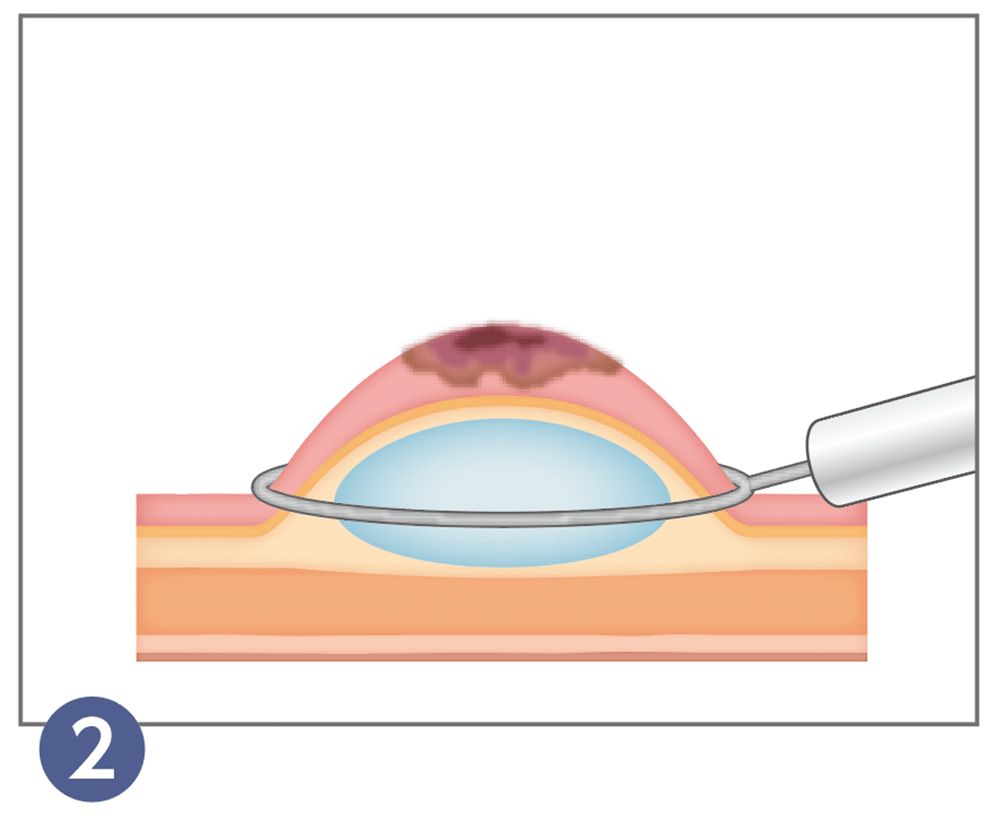
浮きあがった部分の根元にスネアと呼ばれる輪状のワイヤーを掛けます。
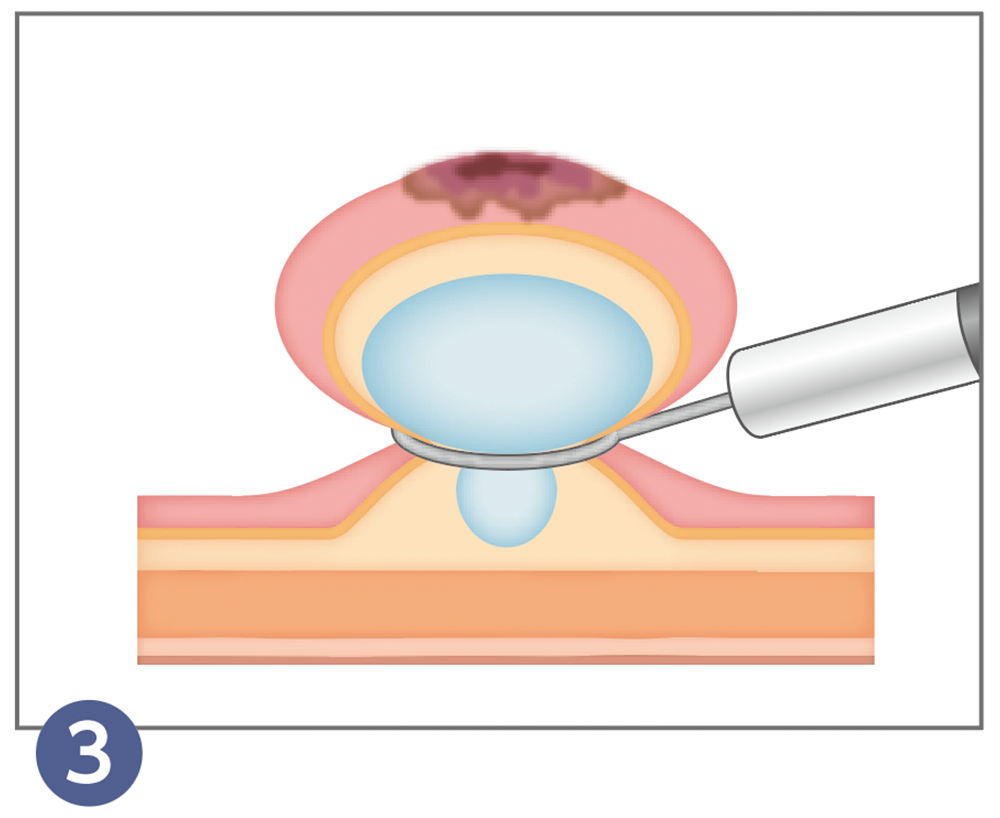
ワイヤーを少しずつしっかりと絞めて、高周波電流を用いて切除します。
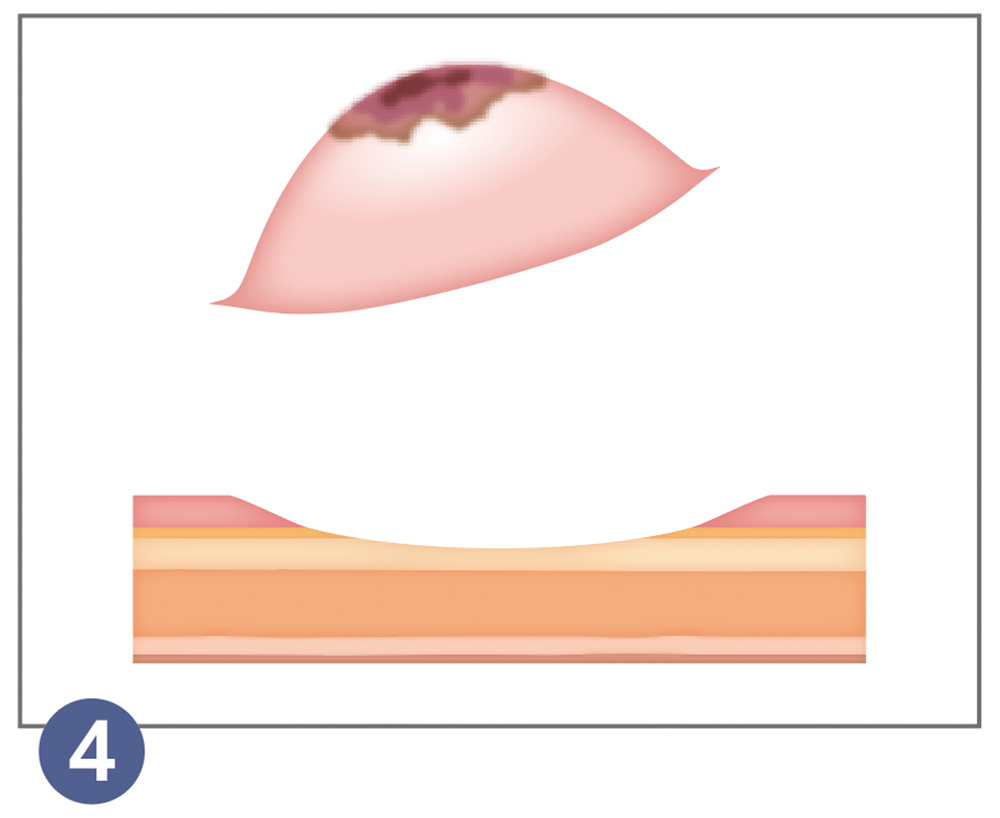
切除終了後は、出血や穿孔(せんこう)(消化管に穴が開くこと)の有無を観察します。
内視鏡的粘膜下層剥離術(ESD) *4
【断面図】

病変の下の粘膜下層へ生理食塩水やヒアルロン酸ナトリウムなどを注入し、がんを浮き上がらせます。
【表面から見た図】
高周波ナイフを用いて、病変周囲の粘膜を少しずつ切開します。
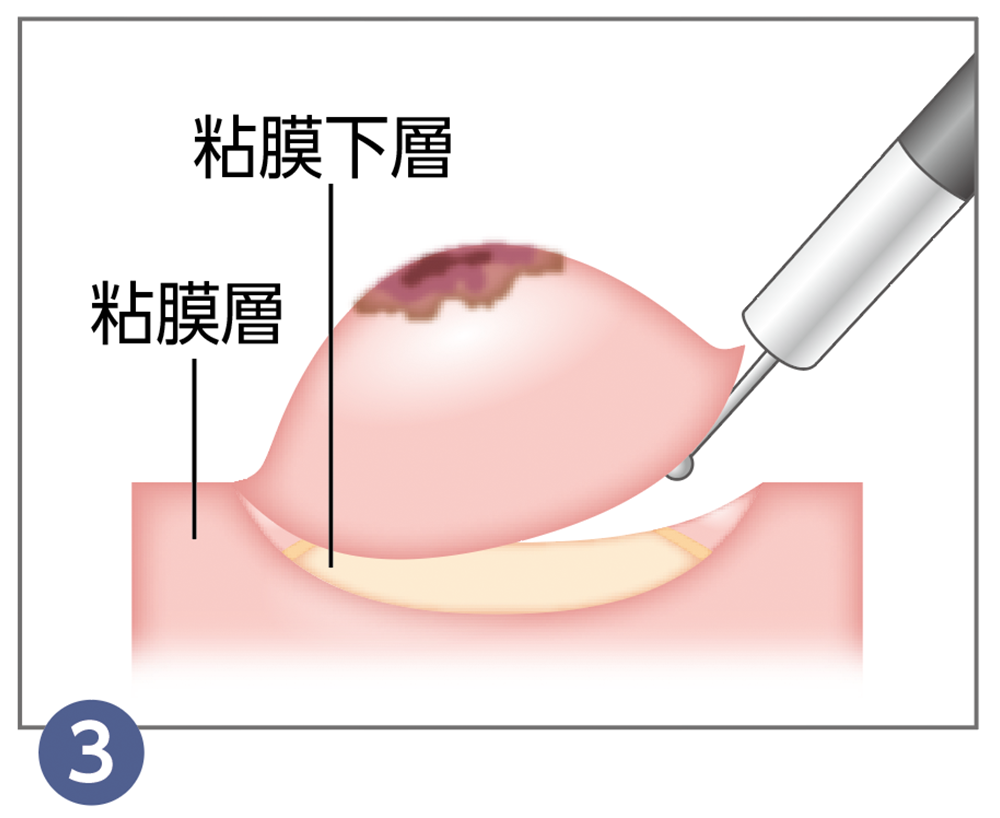
病変のまわりを全周にわたって切開し、粘膜下層から病変をはがします。

切除終了後は、出血や穿孔(せんこう)の有無を観察します。
内視鏡治療でがんが確実に取りきれたかどうかは、病理診断で確認します。がんが確実に取りきれ、リンパ節転移の可能性が極めて低い場合には、経過を観察します*4。
がんが確実に取りきれなかったものの、転移の可能性がごく低い場合には、再度内視鏡による治療が行われたり、慎重に経過を観察したりするなどします。
一方、がんが内視鏡治療では取りきれなかった、あるいは取りきれているが、深さが粘膜下層まで達しているなどの理由でリンパ節転移の可能性がある場合は、後日、追加で手術療法が必要となります*4。
また、治療後に出血や胃に穴が開く穿孔(せんこう)が起こることがあります。出血や穿孔が起こると、吐き気や嘔吐などの症状が出てきます。その他にも、腹痛やめまいなど、治療後に何らかの体調の変化を感じたときには、医師や看護師に伝えることが必要です*4 。
*4. 国立がん研究センター がん情報サービス編集委員会 編. がんの冊子 各種がんシリーズ 胃がん 第5版, p14-16, 2022
手術療法
胃がんに対しては、遠隔転移がなく、内視鏡治療によるがんの切除が難しい場合には、手術療法による治療が推奨されています*5。
手術療法では、がんと胃の一部またはすべてを取り除きます。同時に胃の周囲のリンパ節を取り除くリンパ節郭清や、食べものの通り道をつくり直す再建手術(消化管再建)も行われます*5。
胃の切除範囲*6
早期胃がんでは、腫瘍の端から2cm以上の距離を確保して切除します。進行胃がんでは、限局型で3cm、浸潤型では5cm以上の距離を口側に確保して切除するようにします。
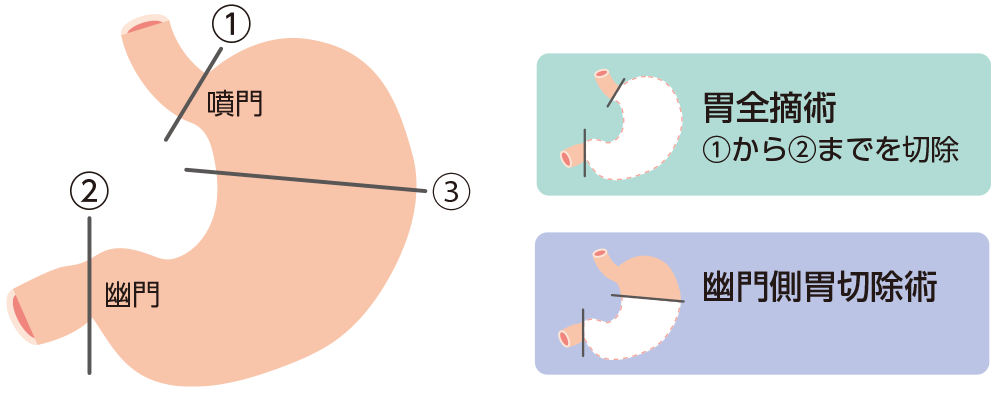
引用*6より一部改変
切除術式と消化管再建術*7
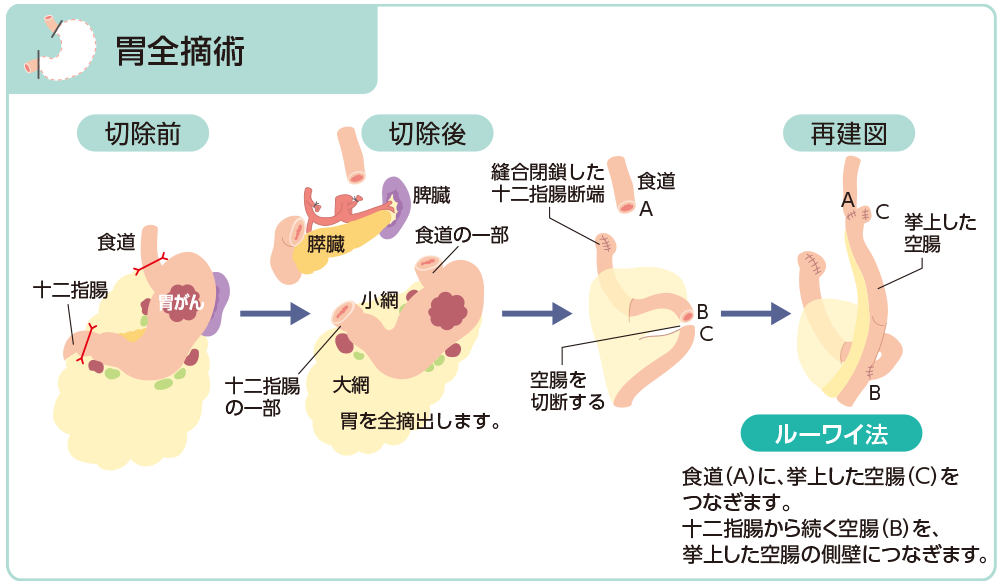
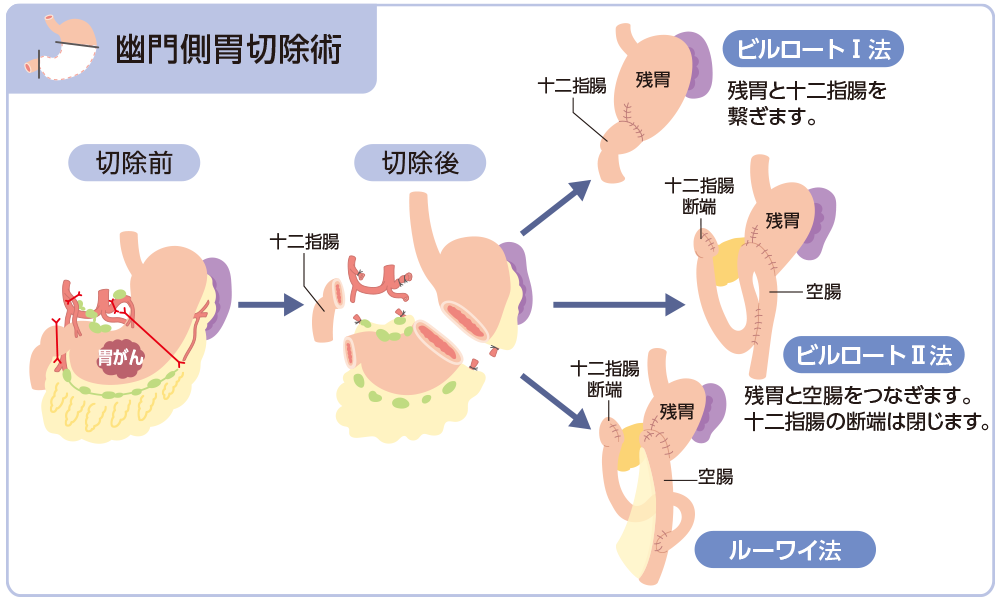
引用*7より一部改変
腹腔鏡手術*8
通常、手術療法はお腹を切り開いて行いますが、Ⅰ期では腹腔鏡手術が行われる場合があります。
腹腔鏡手術とは、お腹に数ヵ所の小さな穴をあけ、そこから二酸化炭素ガスを送り込んでふくらませ、内視鏡や鉗子という棒状の器具を入れて行う手術です。お腹を切り開いて行う手術に比べて傷が小さいために体への負担が少なく、手術後の早期回復が期待できます。
腹腔鏡手術*9
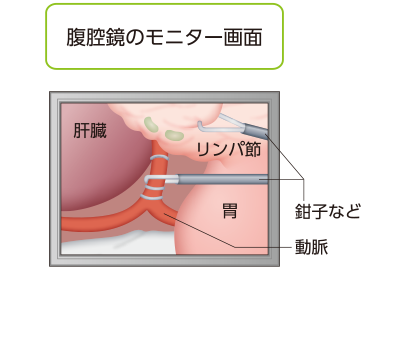
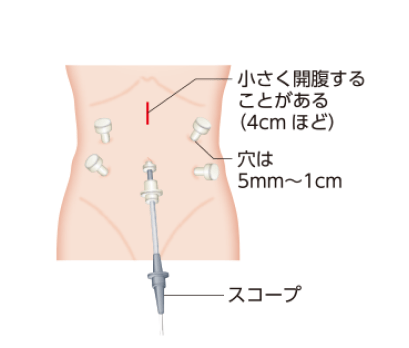
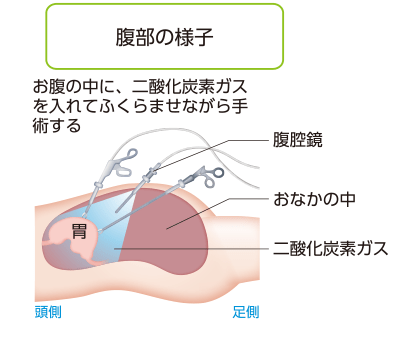
引用*9より一部改変
胃がんの手術療法にともなう合併症
手術療法で胃を切除した後に起こるさまざまな後遺症を「胃切除後症候群」といいます*8。
胃切除後症候群のうち、高頻度に起こるものにダンピング症候群があります。ダンピング症候群では、それまでは胃の中でかき混ぜられて少しずつ腸に移動していた食べたものが一気に小腸内に流れ込むことで、食後に動悸、発汗、めまいなどの症状があらわれます*5,8 。
食事の注意点としては、水分で固形物を流し込むような食べ方は避け、「少量ずつ」「何回かに分けて」「よくかんで」「ゆっくり」食べることを基本として、新しい胃腸の状態に応じた食べ方に少しずつ慣れていくことが大切です*5。
手術療法後の食生活の注意点については、こちらをご確認ください。
このほか、胃がんの手術療法では、縫合不全、膵液瘻、腹腔内膿瘍、術後肺炎、手術創の感染といった合併症が発生する可能性もあるため、手術後の管理が重要となります*10 。
*5. 国立がん研究センター がん情報サービス編集委員会 編. がんの冊子 各種がんシリーズ 胃がん 第5版, p16-19, 2022
*6. 日本胃癌学会編. 患者さんのための胃がん治療ガイドライン2023年版 第3版, 金原出版, p27, 2023
*7. 日本胃癌学会編. 患者さんのための胃がん治療ガイドライン2023年版 第3版, 金原出版, p28-29, 2023
*8. 佐野武 監. 胃がん 完治をめざす最新治療ガイド, 講談社, p68-71, 2016
*9. 片井均 他 監. 国立がん研究センターの胃がんの本, 小学館クリエイティブ, p57, 2018
*10. 日本胃癌学会 編. 患者さんのための胃がん治療ガイドライン 2023年版 第3版, 金原出版, p65-67, 2023
薬物療法
抗がん薬などの薬を使ってがんの増殖を抑えたり、成長を遅らせたりする治療を薬物療法といいます。
がんが全身に転移している場合には、手術療法によりがんを切除することが難しいため薬物療法が治療の中心になります。胃がんの治療に使われる薬は、作用の違いから、細胞障害性抗がん薬(殺細胞性抗がん薬)、分子標的薬・抗体薬物複合体、免疫チェックポイント阻害薬に分けられます*11,12。
胃がんの治療に使われる薬
細胞障害性抗がん薬*11-13
がん細胞の分裂や増殖などを阻害し、がんを小さくしたり、進行を抑えたりする薬です。
副作用は、抗がん薬の種類によって差はあるものの、脱毛や吐き気、倦怠感、血液に対する副作用などが共通して認められます。
分子標的薬・抗体薬物複合体*13-16
分子標的薬はがん細胞の増殖などにかかわる分子を目印として、その分子のあるがん細胞にピンポイントで作用・攻撃するという特徴があります。
分子標的薬は正常な細胞に及ぼす影響が比較的少ないものの、それぞれの薬に特有の副作用が出現することがあります。重症化する場合もあるので、定期的な経過観察が必要となります。
分子標的薬の作用(イメージ)
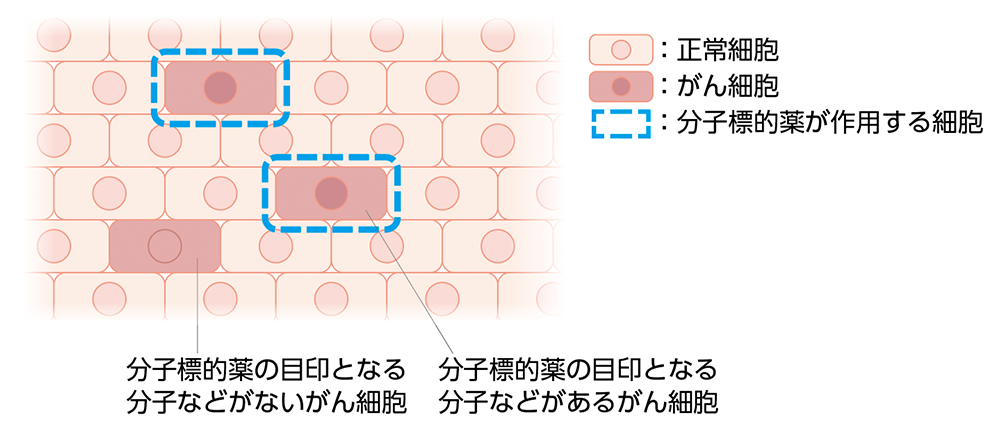
引用*13より作成
胃がんでは、がん細胞に発現するHER2(ハーツ―)と呼ばれるタンパク質や、がん細胞が栄養を取り込むための血管を作るときに必要な血管内皮増殖因子(VEGF)、細胞同士を接着するタンパク質(CLDN(クローディン)18.2)を標的とした抗体薬などが使われます。最近では、抗体薬に抗がん剤を結合させた抗体薬物複合体という新しい種類の薬も登場しています。
免疫チェックポイント阻害薬*17
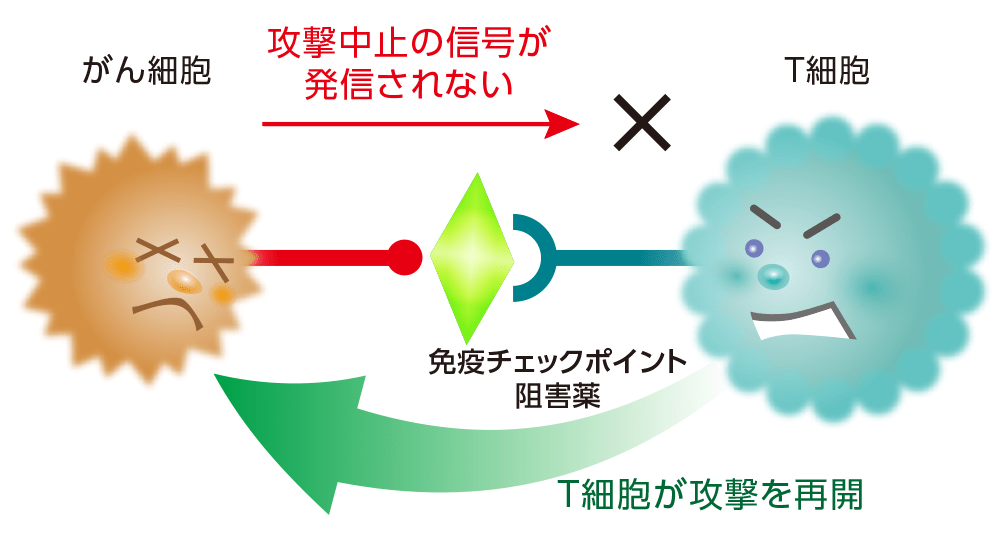
免疫は、細菌やウイルス、がん細胞などの異物を体内で見つけると、それを排除しようとします。一方、その働きが過剰になりすぎて体を傷つけてしまわないようにブレーキをかける機能も備わっています。
がん細胞は、この機能を悪用し、体内で人に本来備わっている免疫機能(がん細胞などを攻撃する機能)にブレーキをかけている場合があります。
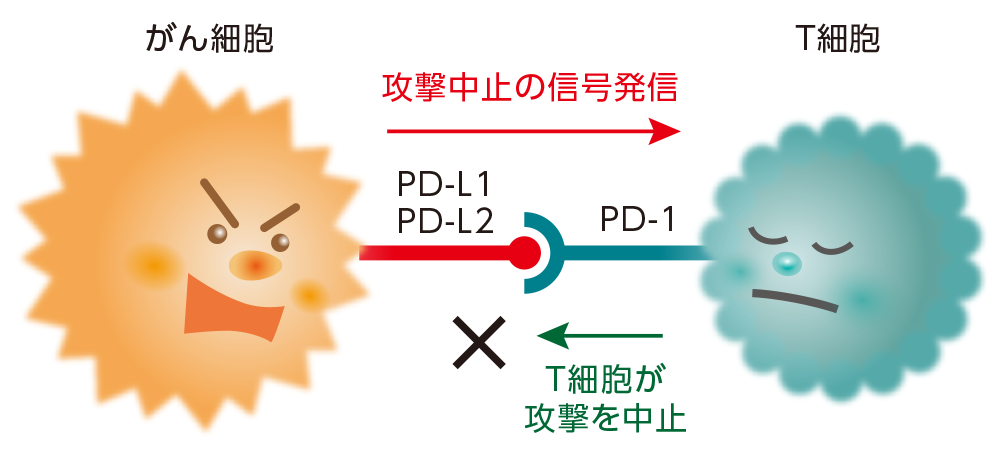
免疫チェックポイント阻害薬は、体内の免疫細胞(T細胞など)にかけている攻撃のブレーキをはずす薬です。攻撃のブレーキがはずされる結果、免疫細胞が再活性化されて、がん細胞を攻撃します。
免疫チェックポイント阻害薬はがん細胞によって抑えられていた免疫機能を再び活性化させるため、免疫がはたらきすぎることによる副作用があらわれる可能性があります。
胃がんの薬物療法のためのバイオマーカー
がんの特徴(バイオマーカー)を調べることで効果が期待できる治療法がわかることがあります。胃がんに対する代表的なバイオマーカーとして、HER2、CPS(シーピーエス)、MSI(エムエスアイ)、CLDN18.2が挙げられ、これらに基づいて治療が選択されます。
バイオマーカーの種類と特徴
HER2
・がん細胞の表面に発現しているタンパク質です。
・胃がんの15~20%にこのタンパク質の過剰発現が認められます。
・過剰発現の原因は、HER2遺伝子の増幅(遺伝子がたくさん複製されること)だと考えられています。
・発現の強弱によって「HER2陽性」もしくは「HER2陰性」と定義され、それぞれに適した治療が選択されます。
CPS
・腫瘍とその周囲に発現しているPD-L1(ピーディーエルワン)というタンパク質の発現のレベルを数字で表したもの(スコア)です。
・CPSのスコアに応じて、使用する薬剤が検討されます。
MSI
・「マイクロサテライト不安定性」の略語です。
・切除不能進行再発胃がんのおよそ5%にMSIが高い(MSI-High)患者さんが認められます。
・MSI-Highかどうかでその後使用する薬剤が変わってきます。
CLDN18.2
・細胞同士を接着するタンパク質で、正常細胞では細胞と細胞の間に存在しています。一部の胃がん細胞ではCLDN18.2の発現が維持され、細胞の形が崩れて表面に露出すると考えられています。
・切除不能進行再発胃がんのおよそ38%でCLDN18.2が発現しているという報告があります。
・発現の強弱によって「CLDN18.2陽性」もしくは「CLDN18.2陰性」と定義されます。CLDN18.2陽性かどうかで使用する薬剤が変わってきます。
日本胃癌学会編.患者さんのための胃がん治療ガイドライン2023年版 第3版, 金原出版, p77-78, 2023
日本胃癌学会 検査の手引き製作委員会 編:切除不能進行・再発胃癌バイオマーカー検査の手引き 第1.1版:2024, p5
胃がんの薬物療法の種類
遠隔転移などにより手術療法でがんをすべて取り除くことができないと判断された場合や、再発が認められた場合には薬物療法が選択されます*17。
胃がんの主な薬物療法には、術後補助化学療法と、手術療法による切除が難しい進行・再発胃がんに対する薬物療法があります。
術後補助化学療法*15
手術療法による切除を行ったとしても、微小ながんが残っていて再発する可能性があります。そのため、再発予防を目的として手術療法後に抗がん薬を投与する術後補助化学療法が行われます。
手術療法による切除が難しい進行・再発胃がんに対する薬物療法*15
手術療法でがんを取り切れない場合、手術後に再発や転移がみられた場合には、がんの進行を抑えて症状を和らげたり、生存期間の延長を図る目的で薬物療法が行われます。
手術療法でがんを取り切れない場合などに対して初めて行う薬物療法を一次治療といいます。効かなくなった場合や副作用などのために中止した場合、全身状態が良好であれば二次治療、さらには三次治療というように、効果の期待できる薬を順に使っていくことになります。

薬物療法の副作用について、よく知られている一般的な副作用で、食欲低下、吐き気、便秘、下痢などの消化器症状や、身体の疲れやすさ、皮膚の症状、脱毛などがあります *18。
気になる症状が出たときは、症状をきちんとメモするなどして次の受診時に医師や看護師に相談することが大切です。
*11. 国立がん研究センター がん情報サービス編集委員会 編. がんの冊子 各種がんシリーズ 胃がん 第5版, p20, 2022
*12. 日本胃癌学会 編. 患者さんのための胃がん治療ガイドライン 2023年版 第3版, 金原出版, p74-76, 2023
*13. 佐野武 監. 胃がん 完治をめざす最新治療ガイド, 講談社, p56-63, 2016
*14. 笹子三津留 編. インフォームドコンセントのための図説シリーズ 胃がん 改訂3版, 医薬ジャーナル社, p133-135, 2018
*15. 片井均 他 監. 国立がん研究センターの胃がんの本, 小学館クリエイティブ p60-69, 2018
*16. ゾルベツキシマブ電子添文
*17. 藤岡優樹 他. Current Therapy 2017; 35: 74-81, 2017
*18. 日本胃癌学会 編. 患者さんのための胃がん治療ガイドライン 2023年版 第3版, 金原出版, p17,36-37,79-80, 2023
再発・転移と治療法
手術療法で目に見える範囲のがんをすべて取り除いた後や術後補助化学療法を行った後、治療を行った部位などにがんが再びあらわれることを「再発」といいます。また、それまでの治療の有無とは関係なくがん細胞がリンパ液や血液の流れにのって別の臓器に移動し、そこで大きくなることを「転移」といいます。胃がんでは進行により、主に肝臓、リンパ節、腹膜に転移がみられることがあります*19。
胃がんの再発や転移に対しては、その部位や浸潤の度合い、大きさなどによって治療法が検討されます*20。
再発した場合の治療は、薬物療法による治療が一般的です*21 。
胃がんの主な転移部位
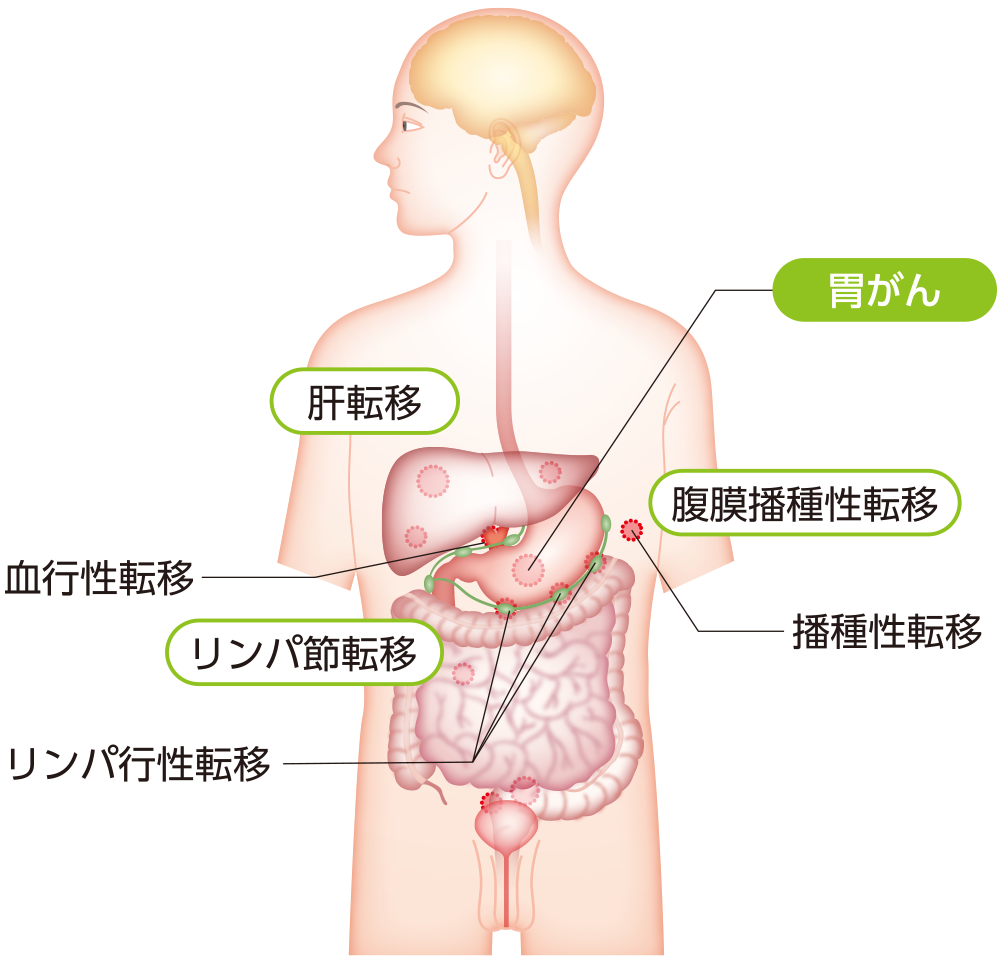
引用*19より作成
*19. 笹子三津留 編. インフォームドコンセントのための図説シリーズ 胃がん 改訂3版, 医薬ジャーナル社, p138, 2018
*20. 瀬戸泰之 他 監. マンガと図解でわかる胃がん・大腸がん, 法研, p134-135, 2017
*21. 国立がん研究センター がん情報サービス編集委員会 編. がんの冊子 各種がんシリーズ 胃がん 第5版, p24, 2022
緩和的対症療法*22-24
緩和的対症療法とは、食事や呼吸などに関する症状や精神的、社会的な苦痛など、治療によって生じる様々な苦痛を和らげることを目的とした治療です。
胃がんでは、がんの進行により消化管が狭くなることが原因で起きる吐き気や嘔吐、腹水や胸水がたまることによって起きる腹痛、倦怠感などの症状があらわれることがあります。そのため、治療の早い段階から緩和的対症療法を組み合わせていくことも大切です。気になる症状は、なるべく医師に相談するよう意識してみてください。

*22. 日本胃癌学会編. 胃癌治療ガイドライン 医師用2021年7月改訂【第6版】, 金原出版, p40, 2021
*23. 日本胃癌学会編. 患者さんのための胃がん治療ガイドライン2023年版 第3版, 金原出版, p39, 95-96, 2023
*24. 国立がん研究センター がん情報サービス編集委員会 編. がんの冊子 各種がんシリーズ 胃がん 第5版, p23-24, 2022
監修:掛地 吉弘 先生
神戸大学大学院医学研究科 外科学講座 食道胃腸外科学分野 教授
がんについて知る
がんについて、どのがん種にも共通して役立つ情報を提供しています。