治療について
治療の種類と考え方1,2)
主な治療法には、手術、薬物療法、放射線療法の3つがあります。
がんが切除できる場合は、手術単独、または手術と薬物療法、放射線療法を組み合わせた治療(集学的治療)が選択されます。がんが切除できない場合は、薬物療法、または薬物療法と放射線療法を組み合わせた治療が検討されます。
どのような治療を行うかは、がんの広がりや全身状態、患者さんの希望などをもとに総合的に判断されます。

※放射線療法は、骨転移による痛みの緩和などを目的に行われることがあります。
1.国立がん研究センターがん情報サービス「膵臓がん」(2024年10月現在)
2.もっと知ってほしいすい臓がんのこと, p7, キャンサーネットジャパン, 2023
膵がんの病期と治療法3-5)
病期(ステージ)分類
膵がんの進行度合は病期(ステージ)で示されます。病期は、腫瘍(がん)の大きさ、リンパ節転移の有無、遠隔転移の有無の3つの要素で判定され、0期からⅣ期まで7段階に分けられます。がんが進行しているほど数字は大きくなります。
膵がんでは、進行した状態のⅢ期以降に見つかることが多く、このことが膵がんの治療を難しくしている一因となっています。
膵がんの病期(ステージ)分類
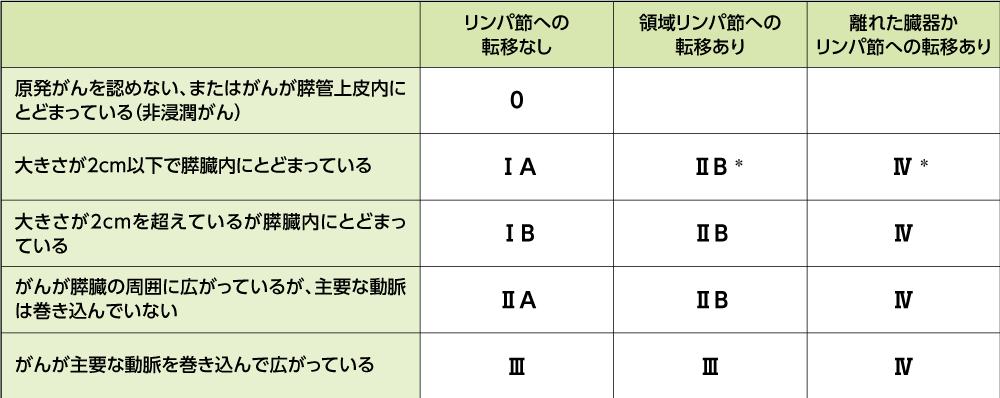
*原発がんを認めない場合や非浸潤がんを含む
日本膵臓学会編:膵癌取扱い規約第8版, 金原出版, 2023
もっと知ってほしいすい臓がんのこと, p6. キャンサーネットジャパン, 2023 より作成
病期ごとの主な治療法(概略)4,5)
こちらは、病期ごとの治療法の概略について示したものです。0 〜Ⅰ期の早期のがんでは、手術による切除が行われます。Ⅱ〜Ⅲ期では、「切除可能性分類※」をもとに手術が可能かどうかを判断し、手術が可能な場合は手術が行われます。遠隔転移があるⅣ期の患者さんでは、全身的な治療である薬物療法が選択されます。
病期ごとの主な治療法(概略)
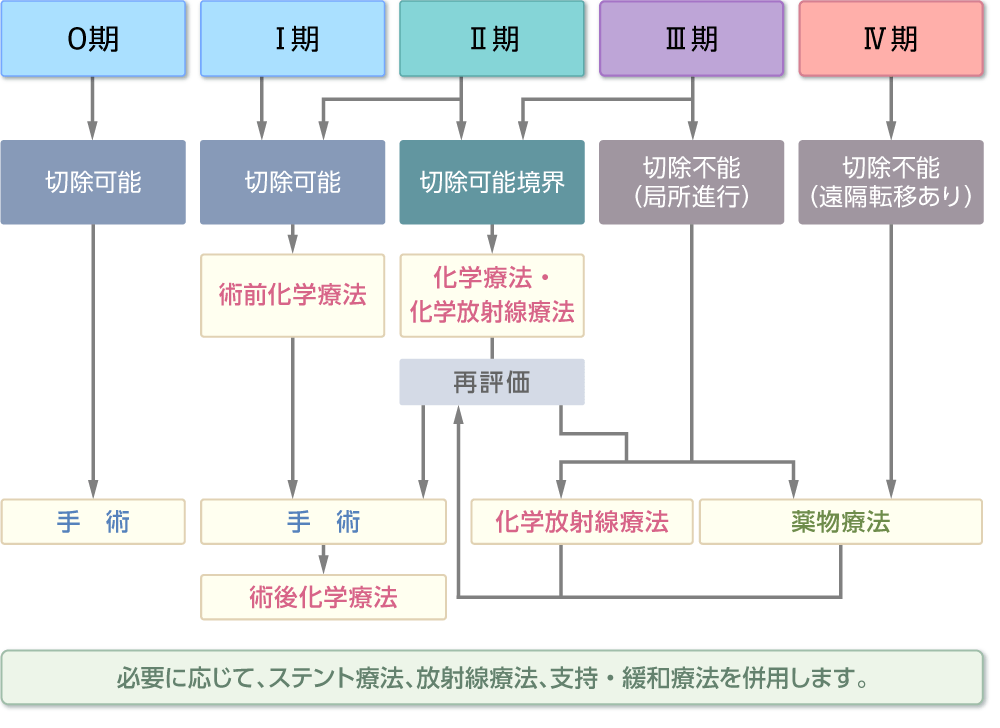
日本膵臓学会編:患者・市民のための膵がん診療ガイド, p3, 金原出版, 2023 より作成
- 化学放射線療法:
放射線療法と抗がん剤による治療(化学療法)を組み合わせて、がんの進行を抑える治療法です。手術による切除は難しいものの遠隔転移がない局所進行がんの患者さんが対象となります。 - 薬物療法:
お薬を使った治療法です。抗がん剤による治療(化学療法)のほか、分子標的薬や免疫チェックポイント阻害薬などが用いられます。 - 放射線療法:
からだの外から放射線を当ててがん細胞を死滅させ、病気の進行を食い止める治療法です。目的は大きく2つあり、1つは、膵がんを縮小させるために行う場合と、もう1つは痛みなどの症状を緩和するために行うケースです。 - 支持・緩和療法:
患者さんの体や心のつらさを和らげるために、さまざまな角度から行われる予防、治療、ケアのことをいいます。いずれもQOL(生活の質)を良くすることを目的としています。

3.日本膵臓学会編:膵癌取扱い規約第8版増補版, 金原出版, 2023
4.日本膵臓学会編:患者・市民のための膵がん診療ガイド, p3,101,105-109, 金原出版, 2023
5.国立がん研究センターがん情報サービス「膵臓がん」(2024年10月現在)
手術6,7)
手術方法(がんの切除)
手術でがんを切除できると考えられる場合に行われます。
膵がんの代表的な手術方法は、次の3つです。
①膵頭十二指腸(すいとうじゅうにしちょう)切除術
がんが膵頭部にある場合に行われる方法です。
膵頭部と頭頂部につながっている十二指腸、胆管、胆のうを切除します(胃の一部を取りますが、近年は、胃の大部分を残す術式が多く選択されています)。切除後は、残った膵臓を小腸につなぎ合わせて膵液が小腸に流れるようにします(再建手術)。

②膵体尾部(すいたいびぶ)切除術
がんが膵体尾部にある場合に行われる方法です。
膵頭部のみを残し、脾臓とともに切除します。消化管は切除しないため、消化管同士をつなぎ合わせる再建手術の必要はありません。
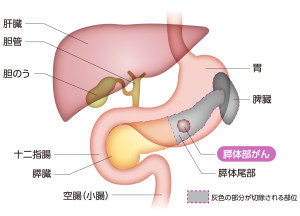
③膵全摘(すいぜんてき)術
がんが膵臓全体に広がっている場合は、①②をあわせた膵全摘術が行われます。
切除後は空腸(十二指腸から続く小腸の一部)に胆管をつなぎ、食べ物と胆汁の通り道を確保する再建手術を行います。
がんの切除ができない場合の手術
がんの切除ができない場合や、十二指腸がふさがって食事ができない場合には、「バイパス療法」や「ステント療法」が行われます。
バイパス療法
胆管と小腸を直接つなぎ、胃と小腸をつないで十二指腸の浸潤部分を迂回(うかい)させる手術です。これによって、胆汁と食べ物の通り道を作ります。開腹手術と腹腔鏡手術の2通りがあります。
ステント療法
バイパスを作るかわりに、十二指腸の閉塞部に金属の筒(ステント)を挿入する方法です。内視鏡を使って挿入するため、開腹手術に比べてからだへの負担は軽いのが特徴です。
6.日本膵臓学会編:患者・市民のための膵がん診療ガイド, p106,127-128,190-191, 金原出版, 2023
7.国立がん研究センターがん情報サービス 「膵臓がん」(2024年10月現在)
薬物療法:薬物療法とは
薬物療法の目的8-10)
薬物療法は、点滴や内服で全身に薬を行き渡らせて、がん細胞の増殖を抑える治療法です。
膵がんにおける薬物療法の目的は、次の2つに分けられます。
①術前・術後の補助化学療法
主な対象:手術でがんの切除が可能なⅠ〜Ⅱ期の患者さん
手術後の再発のリスクを低減することを目的とした治療です。
「細胞障害性抗がん剤」による化学療法が使われます。
②手術できない場合に用いる薬物療法
主な対象:手術による切除が難しいⅢ〜Ⅳ期の患者さん・再発した患者さん
がんの進行を抑え、よい状態を長く維持することを目指した治療法です。
薬には様々な組み合わせがあり、患者さんの状態に適した治療法が選択されます。
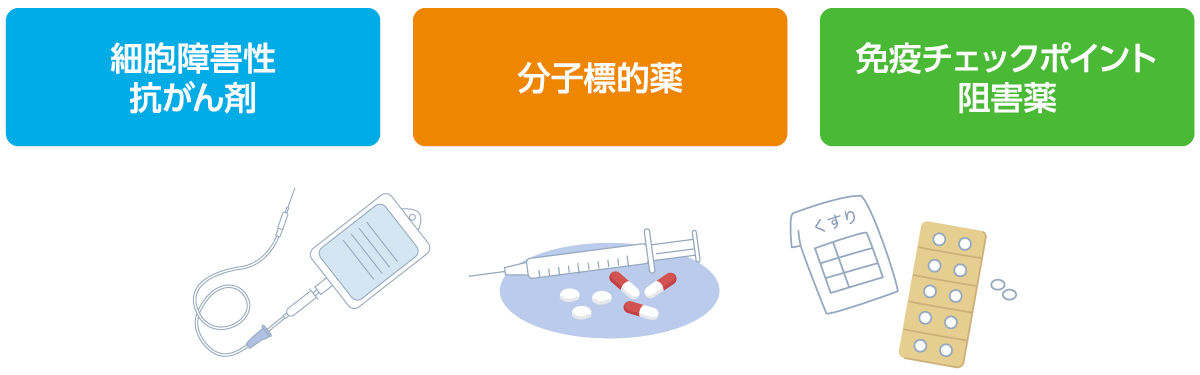
薬の種類8-10)
膵がんの薬物療法では 「細胞障害性抗がん剤」「分子標的薬」「免疫チェックポイント阻害薬」が使われます。最近は、これまでにない作用を持つお薬が登場し、個々の患者さんの状態に応じた治療が選択できるようになっています。
薬物療法で使われる主な薬の種類
8.日本膵臓学会編:患者・市民のための膵がん診療ガイド, p107-109,120-124, 金原出版, 2023
9.国立がん研究センターがん情報サービス「膵臓がん」(2024年10月現在)
10.もっと知ってほしいすい臓がんのこと, p10-13, キャンサーネットジャパン, 2023
薬物療法:薬物療法の流れ11)
薬物療法では、切除不能膵がんに対して最初に受ける治療を「一次治療」といいます。一次治療が効かなくなったり副作用などで治療を続けるのが難しい場合は、ほかのお薬を使った「二次治療」が検討されます。最近は「維持療法」※と呼ばれる治療法も登場し、患者さんの状態に応じた使い分けが可能になっています。
膵がんの薬物療法の流れ
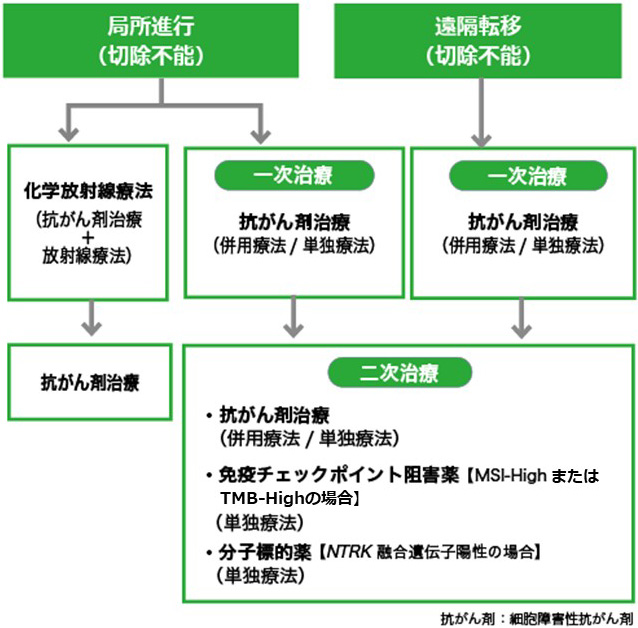
日本膵臓学会編:膵癌診療ガイドライン 2022 年版. p75, 金原出版, 2022 より作成
※維持療法:
抗がん剤による治療を行って効果があった(がんの進行がみられなかった)患者さんに対し、体内に残っているがん細胞の増殖を抑えてよい状態を維持することを目的に行われる治療法です。使用するお薬は、がん細胞の性質(遺伝子変異の状態)や患者さんの全身状態などをもとに選択されます。
11.日本膵臓学会編:患者・市民のための膵がん診療ガイド, p4,107-109,151,231,161-170, 金原出版, 2023
薬物療法:各薬剤の作用と特徴12-15)
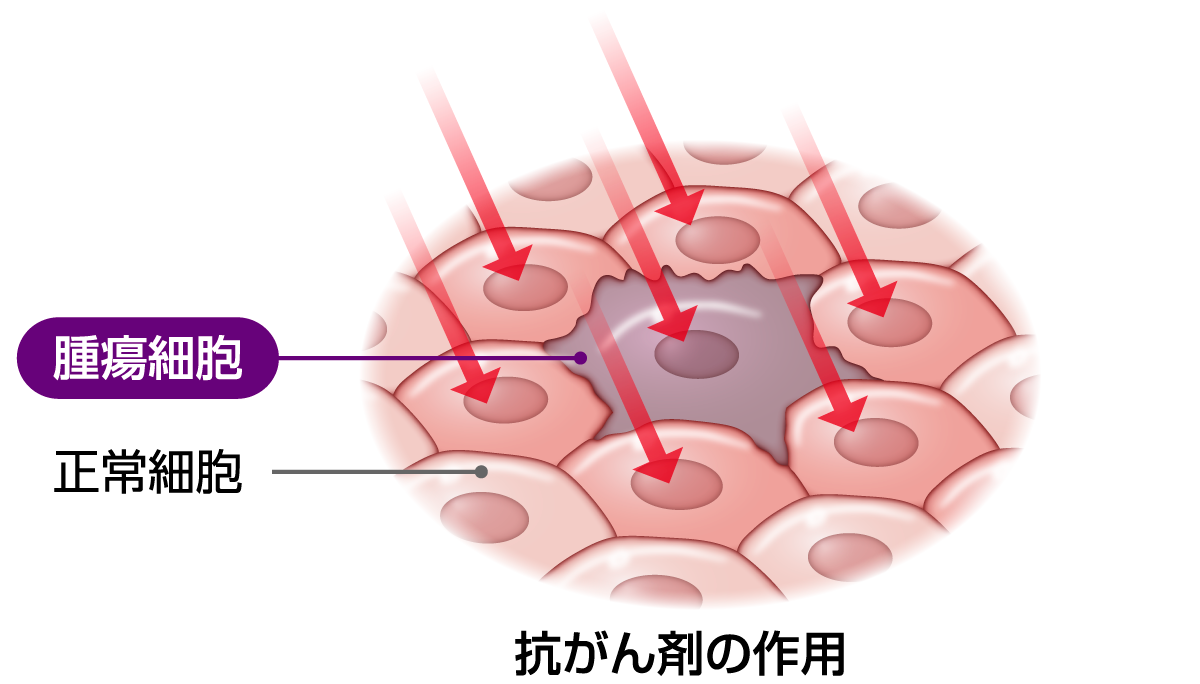
細胞障害性抗がん剤
- 主に細胞の分裂過程を障害することでがん細胞の増殖を抑える従来型の抗がん剤です。
薬はがん細胞だけでなく細胞分裂が活発な正常細胞にも作用します。
- 作用の仕方の違いによって様々な種類があります。1種類の薬を使う単独療法と、作用の仕方が異なる複数の薬を組み合わせる併用療法があり、それぞれ決められたスケジュールをもとに治療を進めます。
- 薬は点滴で投与するものと、飲み薬(内服)によるものがあります。治療方法は、患者さんの体調や副作用などを考慮し、医師とよく相談したうえで決めていきます。
分子標的薬
- がん細胞にある特定の分子(タンパク質)をターゲットに作用して、がん細胞の増殖を抑えるお薬です。チロシンキナーゼ阻害薬とPARP(パープ)阻害薬と呼ばれる2つの種類があります。

- チロシンキナーゼ阻害薬のROS1/TRK(ロスワン/トラック)阻害薬とPARP阻害薬は、それぞれ特定の遺伝子変異の有無を調べる検査で「変異がある(陽性)」と診断された患者さんに使われます。

*抗がん剤と併用して使われます。
**抗がん剤による一次治療を受けた人が二次治療以降に使われるお薬です。
***抗がん剤による一次治療を受けた人の維持療法、または二次治療以降の維持療法に使われます。
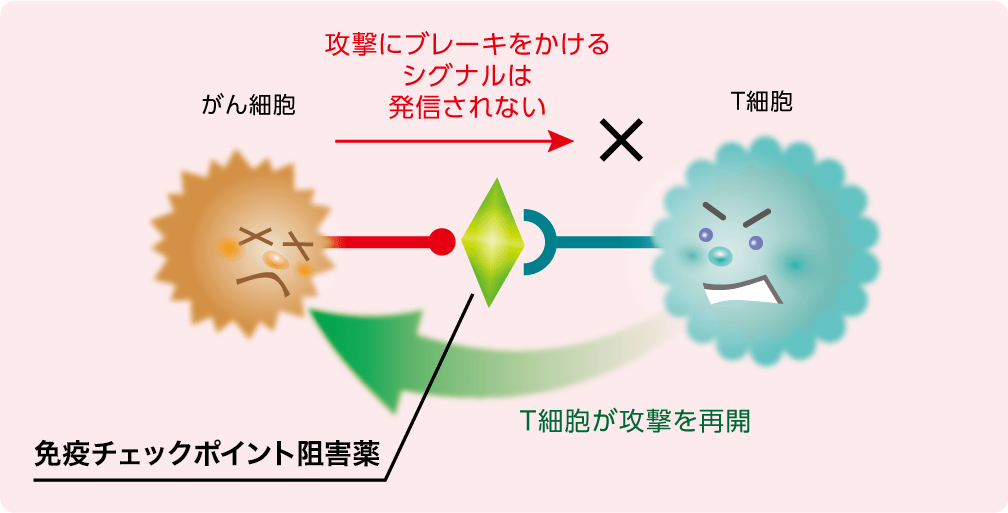
免疫チェックポイント阻害薬
- がん細胞を直接攻撃するのではなく、がん細胞によって抑えられていた免疫細胞(T細胞)の働きを活性化させることで、間接的にがん細胞を攻撃するお薬です。点滴で投与します。
- 治療の対象となる患者さん
MSI(エムエスアイ)検査やがん遺伝子パネル検査で、マイクロサテライト不安定性が高い※1(MSI-High:エムエスアイハイ)と診断された患者さんに使われます※2。また、がん遺伝子パネル検査の結果、高い腫瘍遺伝子変異量※3(TMB-High:ティーエムビーハイ)と診断された患者さんにも使われます※2。MSI-High や TMB-High の膵がん患者さんの割合は、いずれも膵がん全体の 1.2% 15)であったと報告されています。
※1.がん細胞のDNAにあるマイクロサテライトと呼ばれる場所で、DNAの複製ミスが積み重なっている状態をいいます。
※2.抗がん剤治療後に進行した患者さんに使われます。
※3.がん細胞がもっている遺伝子変異の量のことです。
「MSI-High」、「TMB-High」の詳細についてはこちらをご覧ください。
12.日本膵臓学会編:患者・市民のための膵がん診療ガイド, p108-109,167-169, 金原出版, 2023
13.国立がん研究センターがん情報サービス「膵臓がん」「薬物療法」(2023年4月現在)
14.もっと知ってほしいすい臓がんのこと, p10-13, キャンサーネットジャパン, 2023
15.Vanderwalde A et al. Cancer Med, 7, 746-756, 2018
監修:古瀬 純司 先生
地方独立行政法人神奈川県立病院機構 神奈川県立がんセンター 総長
がんについて知る
がんについて、どのがん種にも共通して役立つ情報を提供しています。
