Q&A
子宮頸がんに関するQ&A
Q:子宮頸がんの原因は何ですか?
A:子宮頸がんの主な発生原因として、ヒトパピローマウイルス(human papillomavirus:HPV)の持続感染が明らかにされています*。多くは性交渉によって感染するとされ、近年、性交開始年齢の若年化に伴い、子宮頸がんは若い女性に増加しています。ただし、HPV感染自体は女性であれば一生のうちに一度は感染すると言われており、珍しいものではありません。
そのほか、喫煙も子宮頸がんの発生を高める要因と考えられています。
*子宮頸部腺がんの一部にはHPV陰性のものもあります。
日本婦人科腫瘍学会 編. 患者さんとご家族のための子宮頸がん・子宮体がん・卵巣がん治療ガイドライン 第3版. p16, 金原出版, 2023
Q:子宮頸がんの症状はどんなものですか?
A:子宮頸がんの進行に伴い、月経時以外や性交後の出血(不正性器出血)、においのある赤~濃い茶色のおりものの発生などの症状が現れます。がんが子宮の外にまで広がると、多量の出血、骨盤の痛み、下腹部痛や腰痛、血便や血尿、下肢のむくみなどの全身症状が現れてきます。一方で、がんになる前の前がん病変の段階では半数以上の人には症状がないとされています。
日本婦人科腫瘍学会 編. 患者さんとご家族のための子宮頸がん・子宮体がん・卵巣がん治療ガイドライン 第3版. p19, 金原出版, 2023
国立がん研究センター がん情報サービス編集委員会 編. がんの冊子 各種がんシリーズ 子宮頸がん 第5版. p5, 2023
Q:子宮頸がんの患者さんはどのくらいいるのですか?
A:子宮頸がんと診断される患者さんの数は近年、増加傾向にあります。 1980年(11,552人)以降続いていた減少傾向が 2000年(7,868人)から増加に転じ、 2021年では10,690人となっています。 2021年に新たに子宮頸がん(浸潤がん)と診断された患者さんの年齢階級別罹患率(下図)をみると、もっとも高いのは40代ですが、割合の上昇は20代後半から30代にかけて始まっていて、これは結婚・出産というライフイベントを迎える年齢層と重なっていることがわかります。また、 10代の患者さんにもみられ、背景には初めて性交を経験する年齢の若年化があると考えられています。
国立研究開発法人国立がん研究センター がん情報サービス「がん統計」(2024年7月1日時点)
日本婦人科腫瘍学会 編. 患者さんとご家族のための子宮頸がん・子宮体がん・卵巣がん治療ガイドライン第3版. 金原出版, p16, 2023.
年齢階級別罹患率(子宮頸部2021年)
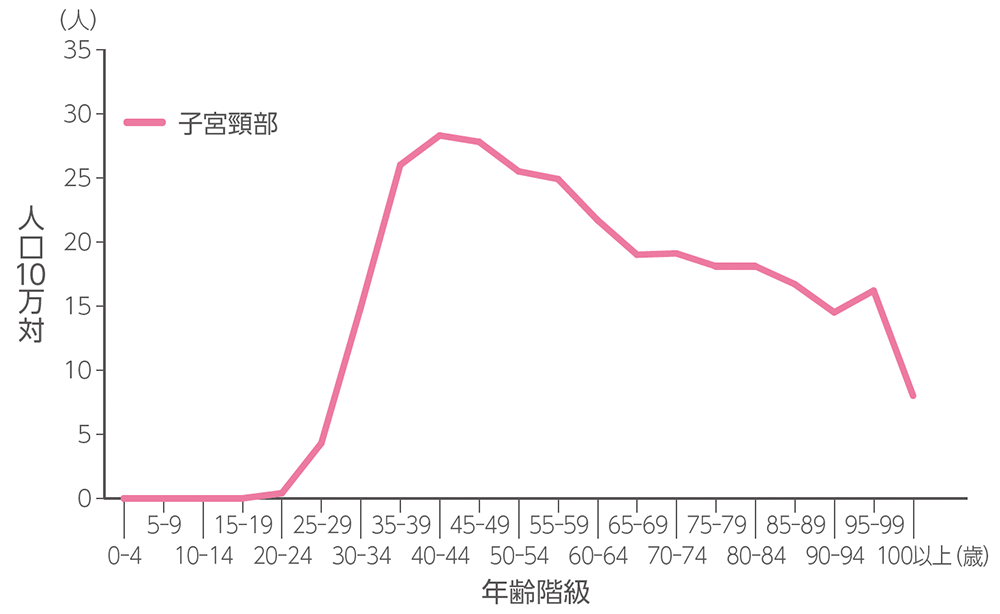
国立がん研究センターがん情報サービス. がん統計-全国がん罹患データ(2016年~2021年)(2025年9月16日時点)より作成
診断や検査に関するQ&A
Q:子宮頸がんの検査にはどんなものがありますか?
A:子宮頸がんの検査には、以下のようなものがあります。
・子宮頸部細胞診
子宮頸部の一部をヘラやブラシを使って検体を採取する検査です。子宮頸部の細胞を調べることで、子宮頸がんの検査方針の検討や診断の補助に用いられます。
・ハイリスクHPV検査
子宮頸部細胞診と同じ方法で子宮頸部の細胞を採取し、ハイリスク型HPVのウイルス遺伝子を検出する検査です。子宮頸がんや子宮頸部異形成を検出する感度が非常に高いとされています。
・コルポスコピー
コルポスコープ(膣拡大鏡)を用いて子宮頸部を観察する検査です。子宮頸部の病変の広がりや形態を把握することができ、生検を行う部位を決定するのに用いられます。
・子宮頸部組織診
病変部位の組織を採取する検査です。コルポスコピーに続いて行われ、確定診断や組織型や浸潤範囲を把握するのに用いられます。病変部位を狙って行われる狙い組織診と、病変部位が見つけられない場合などに行われる頸管内掻把による組織診があります。
日本婦人科腫瘍学会 編. 患者さんとご家族のための子宮頸がん・子宮体がん・卵巣がん治療ガイドライン 第3版. p27, 金原出版, 2023
医療情報科学研究所 編. がんがみえる 第1版. p417-418, メディックメディア, 2022
Q:子宮頸がんの治療が終わったあとも、通院は必要なのですか?
A:治療が終わった後には、再発や転移、術後の合併症や後遺症の早期発見・早期治療と予後の改善を目的に経過観察が行われます。日本では、一般的に以下のような間隔を目安に経過観察が行われています。
・1~2年目:3~6ヵ月ごと
・3~5年目:6~12ヵ月ごと
・6年目以降:1年ごと 又は 進行期などに応じて経過観察終了
再発の時期は治療後5年以内が89~99%とされ、それ以降にも認められることがあるため、長期間にわたる経過観察が必要です。また、初回治療に伴う合併症のため生活の質が損なわれることもあり、定期的な通院で経過をみることが重要です。
日本婦人科腫瘍学会 編. 患者さんとご家族のための子宮頸がん・子宮体がん・卵巣がん治療ガイドライン 第3版. p68-69, 金原出版, 2023
進行期分類に関するQ&A
Q:子宮頸がんの診断を受けたのですが、「進行期」について教えてください。
A:子宮頸がんの進行期分類はⅠ期からⅣ期まであり、数が大きいほどがんが進行していることを示します。臨床で多く用いられているものに、国際産婦人科連合(FIGO)の進行期分類があります。これは、身体所見に加え、生検や手術で摘出した標本による病理所見、画像所見を加味して総合的に評価するもので、治療方針の決定や治療成績の評価において基本となるものです。
子宮頸がんの進行期ごとの広がり方(イメージ図)1-3)
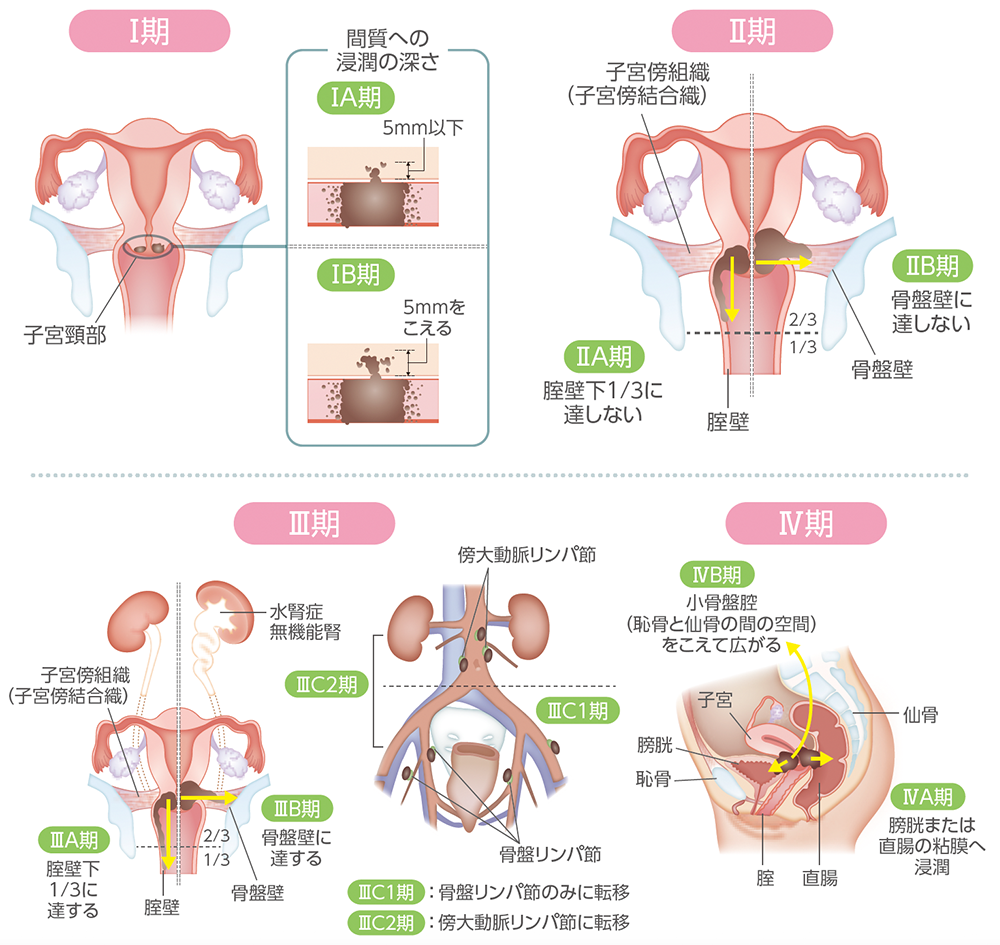
1.日本婦人科腫瘍学会 編. 患者さんとご家族のための子宮頸がん・子宮体がん・卵巣がん治療ガイドライン第3版. 金原出版, p29-31, 2023.
2.日本産科婦人科学会・日本病理学会・日本医学放射線学会・日本放射線腫瘍学会 編. 子宮頸癌取扱い規約 臨床編 第4版.
金原出版, p4-5, p7-11, p16-17, 2020.
3.藤井知行編. Science and Practice 産科婦人科臨床シリーズ5 悪性腫瘍. 中山書店, p127, 2020.より作成
子宮頸がんの進行期分類(日本産科婦人科学会2020年、FIGO〈フィゴ〉 2018)

日本産科婦人科学会・日本病理学会・日本医学放射線学会・日本放射線腫瘍学会 編. 子宮頸癌取扱い規約 臨床編 第4版.
金原出版, p4-5, 2020.より改変
日本婦人科腫瘍学会 編. 患者さんとご家族のための子宮頸がん・子宮体がん・卵巣がん治療ガイドライン第3版.
金原出版, p30-31, 2023.より作成
日本婦人科腫瘍学会 編. 患者さんとご家族のための子宮頸がん・子宮体がん・卵巣がん治療ガイドライン 第3版. p29, 金原出版, 2023
医療情報科学研究所 編. がんがみえる 第1版. p420-421, メディックメディア, 2022
Q:転移・再発とは、どのような状態のことですか?
A:がんが進展する形式は、直接浸潤と転移に大別されます。転移は、がん細胞が離れた臓器に到達し、病巣を形成することをいいます。転移があることは、それだけ病期が進行したものであることを意味し、転移の有無は予後への影響が大きいとされています。がんがリンパ管に浸潤してリンパの流れに乗って転移することをリンパ行性転移、血管に浸潤して血液の流れに乗って転移することを血行性転移といいます。治療を開始した時点ですでに別の臓器に転移していて、時間がたってから見つかるケースもあります。子宮頸がんで多くみられるのは肺、脳、傍大動脈リンパ節(骨盤より上の大動脈まわりのリンパ節)、鎖骨上窩リンパ節、骨への転移です。
一方、治療により目に見える大きさのがんがなくなった後、再びがんが出現することを再発といいます。骨盤内に起こる再発は「局所再発」、肺や肝臓など子宮頸部から離れた臓器での再発は「遠隔転移再発」と呼びます。それぞれ治療法も異なります。
医療情報科学研究所 編. がんがみえる 第1版. p12, メディックメディア, 2022
日本婦人科腫瘍学会編. 患者さんとご家族のための子宮頸がん・子宮体がん・卵巣がん治療ガイドライン第3版. 金原出版, p73-74, 2023.
国立研究開発法人国立がん研究センターがん情報サービス/症状を知る/生活の工夫>転移・再発(2025年9月16日時点)
治療に関するQ&A
Q:子宮頸がんのステージごとの治療にはどんなものがありますか?
A:子宮頸がんでは、がんの進行の程度や組織型に応じた治療が行われます。さらに、患者さんご本人の希望や生活環境、体の状態などを総合的に検討した上で担当医と相談しながら治療方針を決めていきます。
前がん病変やⅠA期では、子宮頸部円錐切除術などで組織診を行い、結果に基づき治療方針を決めるのが一般的です。
ⅠB期やⅡ期では手術や放射線治療、同時化学放射線療法、Ⅲ期やⅣA期では同時化学放射線療法、ⅣB期では薬物療法(全身化学療法)が中心となります。
国立がん研究センター がん情報サービス編集委員会 編. がんの冊子 各種がんシリーズ 子宮頸がん 第5版. p14, 2023
子宮頸部前がん病変と子宮頸がん(ⅠA期)の治療の選択
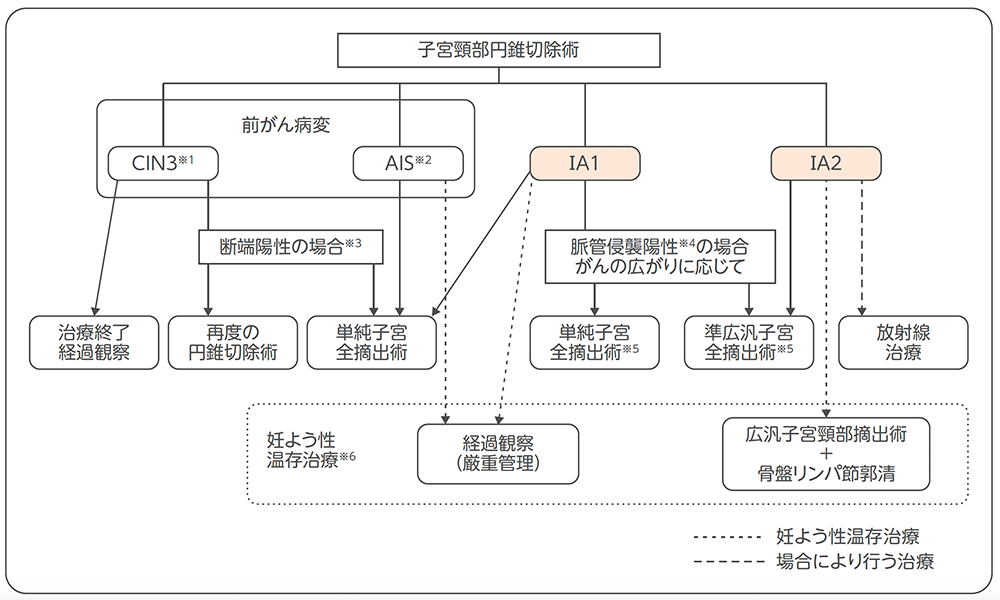
※1 CIN3 :扁平上皮がんの前がん病変。以前「上皮内がん(CIS)」とされていた病変を含む。
※2 AIS( 上皮内腺がん):腺がんの前がん病変
※3 切断した断面に前がん病変(CIN3)があり、術後の厳重な経過観察でCIN3相当の病変が残っていることがわかった場合。
※4 脈管侵襲陽性:血管やリンパ管の中にがん細胞が広がっている。
※5 骨盤リンパ節郭清を行うことがある。
※6 妊よう性温存治療:妊娠するための力を保つ治療(妊よう性温存治療を検討するときには、自分のがんの状態や再発などのリスクについて十分理解して、担当医とよく相談することが必要)
国立がん研究センター がん情報サービス編集委員会 編. がんの冊子 各種がんシリーズ 子宮頸がん 第5版. p15, 2023.より作成
子宮頸がん(ⅠB期~Ⅳ期)の治療の選択
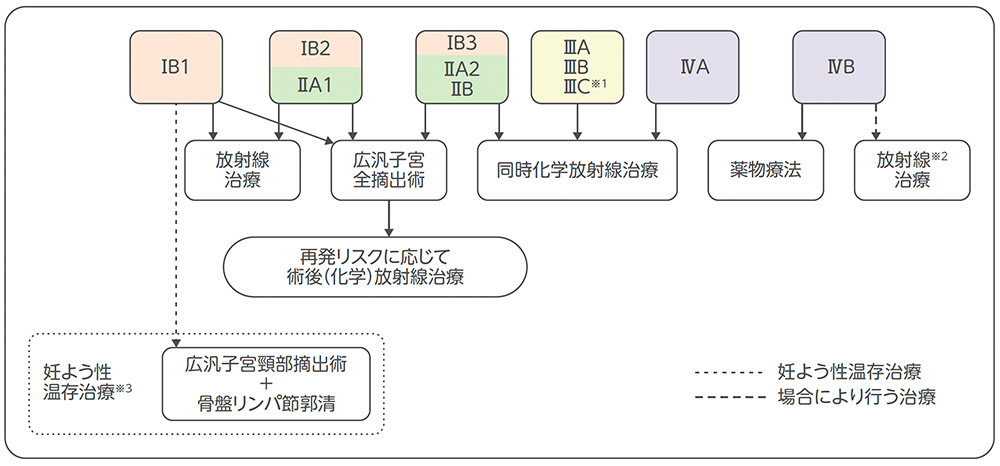
※1 がんの広がりに応じて、手術(外科治療)を検討することがある。
※2 原発巣・領域リンパ節・転移巣に対する放射線治療
※3 妊よう性温存治療:妊娠するための力を保つ治療(妊よう性温存治療を検討するときには、自分のがんの状態や再発などのリスクについて十分理解して、担当医とよく相談することが必要)
国立がん研究センター がん情報サービス編集委員会 編. がんの冊子 各種がんシリーズ 子宮頸がん 第5版. p16, 2023.より作成
Q:子宮頸がんでは、どんな手術をするのでしょうか?
A:子宮頸がんにおいて、ステージⅠ~Ⅱ期に対して、手術療法が主な治療になります。がんの広がりによって切除する範囲が決まり、切除した組織を詳しく調べて手術後の治療方針を決定します。
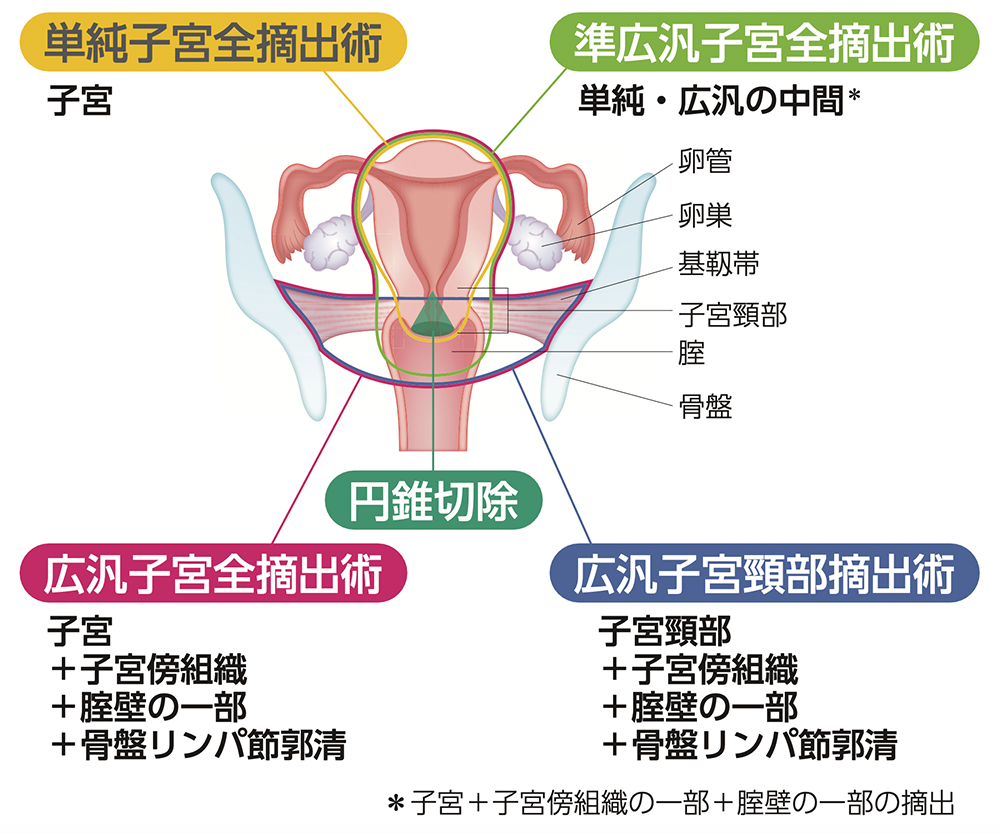
手術後に起こりうるトラブルとして、排尿トラブルや便秘などがあります。また、リンパ節を切除した場合にはリンパ浮腫、卵巣を切除した場合には卵巣欠落症状などがみられることがあります。
医療情報科学研究所 編. がんがみえる 第1版. p422, メディックメディア, 2022
国立がん研究センター がん情報サービス編集委員会 編. がんの冊子 各種がんシリーズ 子宮頸がん 第5版. p16, 20, 422, 2023
Q:放射線療法では、どんな副作用が出ることがありますか?
A:放射線療法の副作用は、急性障害と晩期障害に分けられ、それぞれ以下のような副作用が知られています。
○急性障害:治療開始後早期にみられ、治療終了後1ヵ月程度で軽快するとされています。
・放射線宿酔(悪心・嘔吐、倦怠感)
・皮膚炎(紅斑、脱毛など)
・味覚障害
・粘膜障害(下痢、血便、唾液分泌障害)
・骨髄障害(白血球減少など)
・不妊
○晩期障害:治療開始後2~数ヵ月の潜伏期を経て発症し、不可逆的かつ進行性であるとされています。
・白内障
・肺線維症
・骨髄障害
・腸閉塞
・腎不全
・甲状腺機能低下症
なお、晩期障害には発がんも知られていますが、これは、放射線の線量と発生した場合の重症度に関係がない、確率的影響として現れることがあるとされています。
医療情報科学研究所 編. がんがみえる 第1版. p97-98, メディックメディア, 2022
Q:同時化学放射線療法とは何ですか?
A:同時化学放射線療法(CCRT)は、薬物療法と放射線療法を併用する治療のことで、局所進行例に対する標準的な治療として用いられています。薬物療法で放射線治療の効果を高め、骨盤内の再発率を低下させ、加えて、全身に広がっている可能性のあるがん細胞に対する効果も期待できます。
医療情報科学研究所 編. がんがみえる 第1版. p424, メディックメディア, 2022
日本婦人科腫瘍学会 編. 患者さんとご家族のための子宮頸がん・子宮体がん・卵巣がん治療ガイドライン 第3版. p49, 金原出版, 2023
Q:アレルギーがあるのですが、治療は受けられますか?
A:あらかじめアレルギーについて担当医に相談しておくことが重要です。アレルゲンは何なのかによっても、対応が変わることがあります。
薬物治療を例にとると、抗がん剤の中にはアレルギーが起こりやすいとされ、アレルギーを抑える薬を抗がん剤に先立って投与する必要のあるものもあります。また、薬の成分の一部にアルコールを含む薬もあり、アルコールにアレルギーのある方や、アルコール摂取ができない方への使用を避けることもあります。安全に治療を行うために、患者さんご本人のアレルギーを含む体質について担当医と情報共有しておく必要があります。
日本臨床腫瘍薬学会 監 改訂第7版 がん化学療法レジメンハンドブック. p709-712, 羊土社, 2022
薬剤添付文書
Q:緩和ケアを勧められました。怖いイメージがあるのですが、どんなものなのですか?
A:WHOの定義では、「緩和ケアとは、生命を脅かす病に関連する問題に直面している患者とその家族のQOLを、痛みやその他の身体的・心理社会的・スピリチュアルな問題を早期に見出し的確に評価を行い対応することで、苦痛を予防し和らげることを通して向上させるアプローチである。」とされています。つまり、身体的な苦痛だけでなく、精神的、社会的、スピリチュアルな苦痛などの全人的苦痛(トータルペイン)に対するケアといえます。
緩和ケアは従来、積極的な治療をやめた後の終末期のケアと考えられていました。しかし、現在では考え方が変わっており、診断早期からがんの治療と並行して行うことが勧められています。また、緩和ケアはがんだけでなく全ての疾患に適応されます。緩和ケアは様々な医療従事者が関わる緩和ケアチームで行われますが、その中心は患者さんとそのご家族です。
大坂 巌, 渡邊 清高, 志真 泰夫, 倉持 雅代, 谷田 憲俊. わが国におけるWHO緩和ケア定義の定訳─デルファイ法を用いた緩和ケア関連18団体による共同作成─. Palliative Care Res, 14(2), 61-66, 2019.
医療情報科学研究所 編. がんがみえる 第1版. p202, メディックメディア, 2022
日常生活に関するQ&A
Q:治療中に体調不良があるときはどうしたらいいですか?
A:治療中になんとなく体調がすぐれないことや、痛みが出ることがあったら、我慢せず主治医や看護師に相談しましょう。
がん治療ではさまざまな副作用があらわれ、重症化する可能性もあるため、気になる症状がみられたら主治医に報告して、指示を仰ぐことが重要です。医師は、体調不良や症状が副作用によるものかどうか確認し、症状を和らげる治療の追加や、状況によっては副作用を起こしている薬剤の減量・中止の検討などを行います。
また、がんの痛みを我慢していると、かえって痛みに敏感になったり、睡眠不足や食欲低下を招いたり、悪影響が大きくなってしまいます。医療機関によっては、がんによる痛みの緩和を専門とした医師や看護師などからなる緩和ケアチームがあります。

Q:手術が無事にすんで退院しましたが、トイレが近くなってしまい困っています。
A:子宮頸がんの手術や放射線治療を受けた患者さんは、排尿や排便に関係する骨盤内の神経が切断されたり、傷ついたりすることによって、排尿障害や排便障害が生じることがあります。尿意を感じにくい、いきまないと出ないまたはいきんでも出ない、尿漏れ、頻繁にトイレに行きたくなる、便意を感じにくい、便秘がちになるといったことが、退院してからも続く場合があります。これらは日常生活に影響があるだけでなく、膀胱炎(ぼうこうえん)や腎盂炎(じんうえん)を招いたり、便秘がひどくなると腸閉塞(ちょうへいそく)を起こしたりするリスクもあるため、医師や看護師に対処法を相談しましょう。下記のような、自分でできる工夫をしてもよいでしょう。
また、手術で骨盤内のリンパ節も切除した患者さんでは、足などのリンパ浮腫が起こる可能性があります。リンパ浮腫についても、予防策や対処法・治療がありますので、医師や看護師に相談しましょう。
子宮頸がん患者さんのための排尿障害・排便障害のセルフケア
排尿障害の緩和のための工夫
●尿意にかかわらず一定間隔でトイレに行く(3時間ごと、起床後・食前・就寝前など)
●排尿を誘発する自分にあった方法を見つける
○ 便座に座り前かがみになる、腰を少し浮かせる、流水の音を聞く、洗浄器付便器のシャワートイレで刺激するなど
× 下腹部を強く押す、強くいきむことは避ける(尿路感染症などの恐れ)
●水分を十分に摂取する(目安は1日1L~1.5L、摂りすぎは避ける)
●禁煙する、過度なコーヒー、アルコール、カフェインは控える
●尿漏れには、尿漏れパッドを使用する
排便障害の改善のための工夫
●毎日、同じ時間にトイレに行く
●消化のよい食物をよく噛んで食べる(便秘のときも食物繊維の多い食物は避ける)
●規則正しく食事をとり、食べ過ぎない
●水分を十分に摂取する(目安は1日1L~1.5L)
●適度な運動やストレスを解消する
●下剤は主治医と相談して自分に合ったものを選ぶ
秋元典子. がん看護 2012; 17 (2):209-212.、後藤志保. がん看護 2022; 27 (6):581-584.、小田瑞恵、斎藤元章. 子宮がん 頸がんと体がんの診断・治療・生活. 主婦の友社, 2018より作成


Q:気持ち悪さで食欲がなく、ほとんど食べることができません。
A:がん治療を進めていくと、薬物療法や放射線治療の副作用で吐き気・嘔吐、食欲低下などがあらわれ、食べられなくなってしまうことが少なくありません。少量でも口から食事をとることで、体の機能が働きはじめますので、主治医や栄養士のアドバイスを受けながら、少しでも食べられるよう食材や調理・味付け、食べ方を工夫してみましょう。
なお、排便障害のある方は便秘を予防する工夫が必要ですが、一般的に便秘によいと言われている食物繊維は、手術後で働きが衰えている腸に対して負担が大きくなります。消化しやすいものを食べるように心がけましょう。
※食事の工夫については、こちらをご参照ください。
「がん治療中の食事の工夫 >」

Q:不安になって気分が落ち込むときは、どこに相談したらよいのでしょうか?
A:がん患者さんやご家族に、不安や落ち込みなどのつらい状態が続き、眠れない、食欲がない、仕事が手につかないなど日常生活に支障が出るようなときは、心のケアが必要です。まずは、主治医や窓口になっている看護師、ソーシャルワーカー、「がん相談支援センター」に相談してみましょう。患者さんの状況を判断して、臨床心理士や精神腫瘍医などの、心のケアの専門家を紹介してくれるでしょう。

Q:仕事を休んでいて治療費もかかるため、これからの生活が心配です。
A:がんなどの病気の方の経済的負担を軽減する、さまざまな制度やしくみがあります。医療費の総額は大きくても、高額療養費制度などの医療費助成制度を利用することで、自己負担を低く抑えることができます。ご加入の公的医療保険(いわゆる健康保険)、勤務先やお住まいの自治体の窓口などで、制度を利用できるか確認してみましょう。
病院の相談窓口やソーシャルワーカー、「がん相談支援センター」などは、患者さんを支援する制度の紹介もしていますので、ご自身が利用できる制度がないか、相談してみるのもよいでしょう。
このほか、民間の生命保険や医療保険、がん保険などに入っている場合は、がんの診断で保険料支払免除や保険金給付の対象になることがありますので、確認してみましょう。
がん患者さんの経済的負担を軽減する主な支援制度
| 制度またはしくみ | 概要 | 詳細リンク |
| 公的医療保険 ●高額療養費制度 一世帯合算、多数回該当、限度額適用認定証、高額医療費貸付制度なども ●付加給付制度 (一部の健康保険組合、共済組合のみ) | 医療費の自己負担が所得に応じた上限額を超えた場合に、その超えた金額分が高額療養費として支給される。 | 厚生労働省「 |
| 公的医療保険 ●傷病手当金 (国民健康保険と後期高齢者医療制度を除く) | 療養のため3日以上仕事ができない場合、4日目から休業1日あたり標準報酬日額の2/3に相当する手当金が支給される(通算1年6ヵ月間)。 | 協会けんぽ「 【お問合わせ】ご加入の公的医療保険または勤務先の担当窓口 |
| 国民年金 ●年金保険料の免除・納付猶予制度 | 国民年金保険料を納付することが経済的に困難な場合に、所得に応じて保険料を全額免除、半額免除などにすることができる。 | 日本年金機構「 |
| 国民年金・厚生年金 ●障害年金・障害手当金 | 病気やけがで障害の状態になったときに、現役世代の方も受け取れる年金。 | 日本年金機構の「 |
| ●医療費控除 | 年間の医療費が一定額(10万円など)を超えた場合に、確定申告することで所得から控除できる。 | 国税庁「 【お問合わせ】お近くの税務署 |


Q:がんについて相談したり情報を集めたりできる窓口はありませんか?
A:治療や体調についての悩みや不安に関しては、まずは主治医や看護師と話してみるのがよいでしょう。しかし、がん患者さんは、日常生活での困りごとやお金や仕事に関することなど、主治医には相談しにくい悩みや不安も多くなります。このようながん患者さんとご家族を支援するために、全国のがん診療連携拠点病院などに設置されている相談窓口が、「がん相談支援センター」です。がん診療連携拠点病院などに通院している方でなくても、どなたでも無料で面談または電話で利用することができますので、ひとりで悩まず、気軽に相談してみるとよいでしょう。
がんの診断・治療から生活全般にわたり、どんなことでも相談できます。仕事や家事・育児との両立、助成・支援制度の活用のしかた、家族や周囲とのコミュニケーションについても相談できます。がんに関する冊子やパンフレットの提供のほか、詳しい情報収集のお手伝いもしています。
お近くのがん相談支援センターを探すには:
- 「
 相談先・病院を探す がん診療連携拠点病院から探す 病院一覧(全国)」から探す
相談先・病院を探す がん診療連携拠点病院から探す 病院一覧(全国)」から探す - 「
 がん情報サービスサポートセンター」に電話して、がん相談支援センターを探してもらう
がん情報サービスサポートセンター」に電話して、がん相談支援センターを探してもらう
ナビダイヤル 0570-02-3410 受付時間:平日10時~15時(土日祝日、年末年始を除く)
その他のがん患者さんの日常生活に関する相談窓口、情報収集に役立つサイト
●![]() 就労セカンドオピニオン~電話で相談・ほっとコール~〔一般社団法人CSRプロジェクト〕
就労セカンドオピニオン~電話で相談・ほっとコール~〔一般社団法人CSRプロジェクト〕
がん患者さんの就労や雇用継続に関する相談を電話で対応しています。
がん患者さんの生活や経済的な相談を電話で対応しています。
●![]() がん制度ドック〔NPO法人がんと暮らしを考える会〕
がん制度ドック〔NPO法人がんと暮らしを考える会〕
がん患者さんのお金の悩みを解決する公的支援制度や民間保険について検索できます。

監修:加藤 聖子 先生
九州大学大学院医学研究院生殖病態生理学(婦人科学産科学)教授
がんについて知る
がんについて、どのがん種にも共通して役立つ情報を提供しています。
